Содержание
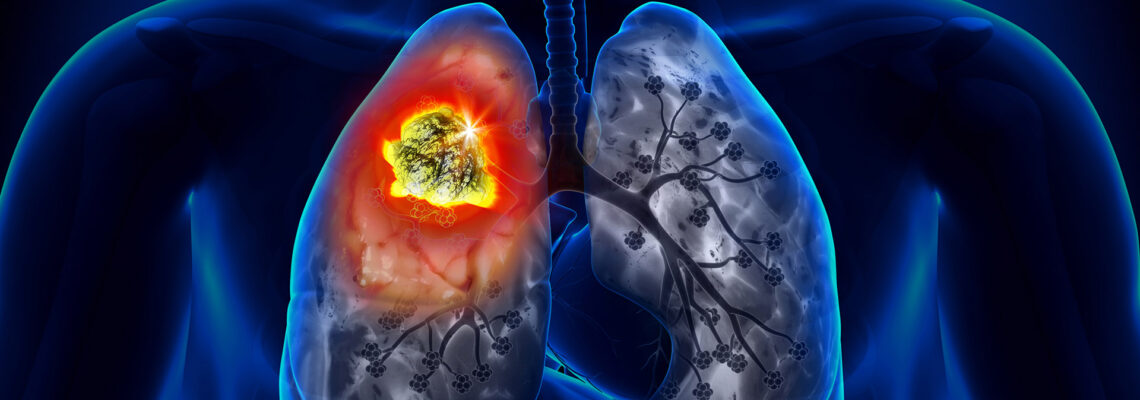
Абсцесс легкого сопровождается ограниченным накоплением гнойного экссудата в полости легких. На рентгеновском снимке видна эта полость. Чаще всего болезнь развивается при аспирации содержимого пищевода или желудка. Абсцессы формируются под воздействием смешанной микробной флоры, анаэробных бактерий, микроаэрофильных стрептококков. Самыми частыми симптомами болезни являются приступы сильного продуктивного кашля с отделением гнойного экссудата и фебрильная гипертермия. Постановка диагноза осуществляется после получения данных радиологического исследования. Подтвердить тип возбудителя не всегда возможно с помощью лабораторных методов диагностики. Лечение абсцесса легкого осуществляется с помощью противомикробных средств, которые ликвидируют аэробную и анаэробную патогенную микрофлору. Если консервативные методы лечения оказываются неэффективными, врачи рассматривают целесообразность установки дренажа либо хирургической резекции.
Патогенез
Таком заболевании, как абсцесс легкого, происходит накопление гнойного экссудата в полости легких. Формируется специфическая капсула с плотными стенками. Чаще всего развитие патологического процесса наблюдается в том случае, если под воздействием патогенной микрофлоры происходит распад тканей паренхимы в легких с образованием одной или нескольких полостей. Такие полости связаны с бронхами, поэтому возникает рефлекторная реакция организма, чтобы очистить слизистые от накопленной мокроты.
Острый абсцесс легких проявляется гнойными деструктивными изменениями в легочной паренхиме. Ткани легких начинают расплавляться, разрушаться с дальнейшим формированием капсулы с гнойным экссудатом. Очаг воспаления формируется, когда патогенная микрофлора внедряется в эпителиальный слой оболочки легких, постепенно развивается инфекционный некроз. Капсула с экссудатом является ограниченной, она находится в оболочке с плотными стенками. Так патологический процесс остается локальным, не распространяясь на соседние ткани органа.
Воспалительный процесс может развиваться с одной стороны либо затрагивать оба легких. Также абсцесс бывает единичным либо множественным.
Причины
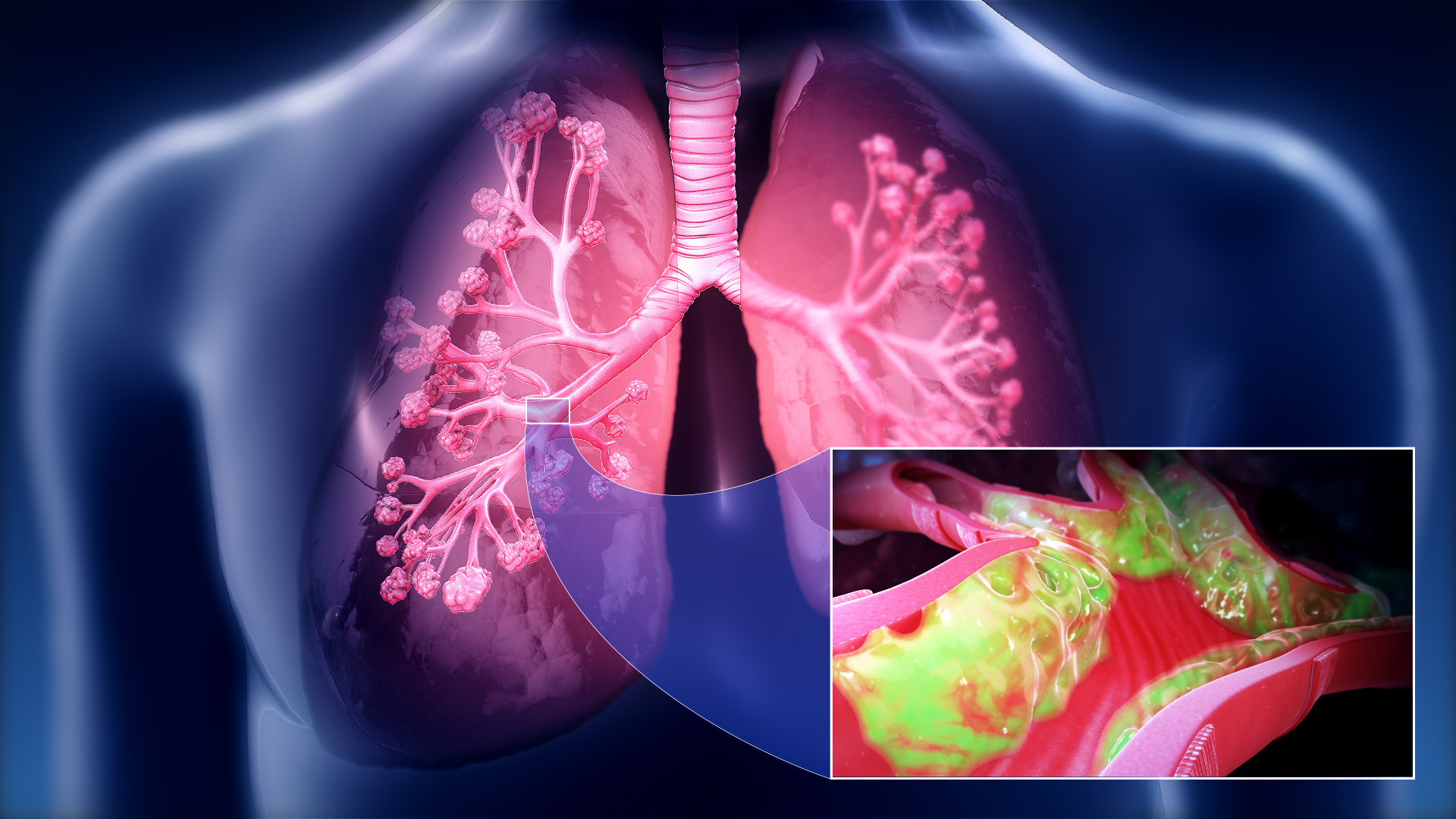
Острый абсцесс – это результат инфекционных процессов с распадом тканей паренхимы. В большинстве случаев эта болезнь развивается при инфицировании разными типами патогенной микрофлоры. Чаще всего органы дыхательной системы страдают от атаки стафилококков, стрептококков, клебсиелл, синегнойных палочек. Реже встречаются случаи поражения тканей простейшими и грибками. Спровоцировать развитие патологического процесса в органах дыхательной системы могут такие причины:
- острая или хроническая пневмония с неправильно проведенной терапией;
- заброс в просвет дыхательного канала слизи из носовой полости либо содержимого желудка;
- проникновение инородного предмета в бронхолегочную систему;
- инвазивные или малоинвазивные хирургические манипуляции;
- перенесенные травмы с образованием гематомы;
- новообразования злокачественного или доброкачественного происхождения, которые начинают распадаться;
- сепсис – является патологическим состоянием, на фоне которого происходит проникновение патогенной микрофлоры с системный кровоток, после чего инфекция распространяется по всем тканям и органам;
- пересадка или трансплантация органов дыхательной системы.
Есть также определенные провоцирующие факторы, при которых повышается опасность абсцесса. Такая патология может развиваться при:
- заболеваниях верхней дыхательной системы – рините, синусите, фарингите, тонзиллите;
- болезнях ротовой полости – кариесе, гингивите, стоматите, глоссите;
- нарушениях глотательной функции, отсутствии кашлевого рефлекса – такие состояния возникают на фоне алкогольного опьянения, миастении, нахождении в коме либо при продолжительном наркозе;
- ухудшении естественных резистентных функций организма, которое происходит аутоиммунных болезнях, приеме глюкокортикостероидных препаратов, онкологических процессах;
- сопутствующих поражениях органов – бронхоэктатической болезни, хронической обструктивной болезни легких, муковисцидозе, генетически обусловленных болезнях бронхлегочной системы;
- туберкулезе, особенно если грамотно назначенная терапия отсутствует либо присутствуют дополнительные факторы риска.
Такое заболевание может развиваться под воздействием патологических процессов, которые не связаны с бронхолегочной системой. К примеру, если поражается околозубная ткань с развитием пародонтоза либо если возникает воспаление десен, инфекционные агенты из полости рта вместе со слюнной жидкостью попадают на слизистую оболочку органов дыхания. Тонзиллит с воспалением миндалин также способствует попаданию патогенной микрофлоры на слизистые дыхательной системы.
Иногда болезнь бывает спровоцирована гематогенным обсеменением слизистых оболочек бронхолегочной системы. Такое случается, если присутствует гнойная тромбоэмболия либо правосторонний эндокардит. В таких ситуациях абсцессы являются множественными, распространяются в полости легких в большом количестве. Провоцирующими факторами являются ухудшение естественных защитных функций организма, сахарный диабет, частое употребление спиртных напитков, курение, частые общие переохлаждения организма, хронические инфекционные процессы в органах дыхательной системы, преклонный возраст.
Такое заболевание является опасным, особенно в запущенной форме, оно может угрожать жизни человека, поскольку осложнения тяжелые и вызывают дыхательную недостаточность. В группу риска входят пациенты, которые в течение продолжительного времени пребывают в коме или без сознания, а также те, кто систематически находится в состоянии алкогольного опьянения.
Классификация
Медицинская практика выделяет разные формы и стадии болезни. По продолжительности развития патологических процессов абсцесс бывает:
- острым – пациент полностью излечивается через месяц-полтора;
- хронический – длится более двух месяцев, состояние не удается облегчить даже при правильно подобранной терапии.
По форме патологический процесс бывает:
- Первичным. Развивается под влиянием экзогенных и эндогенных факторов, которые негативно воздействую на ткани бронхолегочной системы.
- Вторичный. Возникает в качестве осложнения уже имеющихся недугов органов дыхания либо других внутренних органов.
В зависимости от патогенеза абсцессы бывают:
- Бронхогенными. Развиваются при внедрении патогенной микрофлоры в ткани легких при воспалительном процессе в бронхиальном древе, при нарушении их проходимости либо при кашлевом рефлексе.
- Гематогенными. В организме присутствует первичный очаг инфекции, в кровь идет выброс инфекционных агентов, далее они с током крови проникают в ткани легких.
- Травматическими. Причиной их появления являются перенесенные травмы грудной клетки.
- Контактными. Инфекция при сопутствующих заболеваниях легких затрагивает паренхиму.
Есть также определенные стадии развития болезни:
- Умеренная. Присутствуют симптомы, но недостаточность дыхательной функции не развивается.
- Средняя. Присутствует ярко выраженная клиническая картина, присутствует недостаточность дыхательной функции.
- Тяжелая. Клинические признаки ярко выражены, присутствует дыхательная недостаточность и тяжелый сепсис, нарушается функция органов дыхательной системы, кровяное давление резко снижается.
- Крайне тяжелая. Признаки септического шока, развивается полиорганная недостаточность.
Осложнения
Последствия острого либо хронического абсцесса легких обусловлено тем, что капсула с гнойным содержимым может разрываться с дальнейшим проникновением экссудата в близлежащие ткани либо в бронхи. В таком случае повышается опасность развития следующих осложнений:
- Эмпиемы. В плевре начинает развиваться гнойной воспаление со скоплением гнойного экссудата в большом количестве. При этом происходит компрессия легкого с нарушением полноценной дыхательной функции.
- Бронхоплеврального свища. Появляется между бронхами и капсулой с гнойным содержимым. Является провоцирующим фактором развития воспаления легких и бронхов.
- Легочного кровотечения. Когда формируется абсцесс и начинает увеличиваться в размерах, повреждаются стенки кровеносных сосудов. Если кровотечение массированное, повышается опасность смертности.
- Распространения патогенной микрофлоры и гнойного содержимого в другие участки легких. Так формируются новые абсцессы не только в бронхолегочной системе, но и в других органах. Также при активном размножении инфекции существует опасность развития респираторного дистресса, полиорганной недостаточности, на фоне чего повышается риск смертности пациента.
В настоящее время для лечения такой болезни применяются современные антибактериальные средства, поэтому можно предупредить развитие осложнений и остановить хронизацию процесса.
Симптомы

Симптомы абсцесса легкого отличаются по интенсивности, в зависимости от стадии болезни. Клиническая картина проявляется, в зависимости от периодов болезни – до того, как лопается капсула и после. Когда начинает формироваться гнойная полость, признаки абсцесса легких следующие:
- фебрильная гипертермия с повышенным потоотделением, особенно в ночное время;
- сильная слабость, повышенная утомляемость, ухудшение или полная потеря аппетита, приступы головной боли;
- тупая боль в загрудинном пространстве колющего или тупого характера, которые становятся более интенсивными, когда человек пытается сделать глубокий вдох;
- приступы одышки и сухого кашля, при котором отделяется небольшое количество слизи, в ней могут присутствовать вкрапления или прожилки крови;
- боль при пальпации грудной клетки в месте расположения абсцесса возникает в редких случаях, если поражаются наружные отделы легких.
После того, как лопается капсула с гнойным содержимым, клиническая картина меняется и проявляется такими признаками:
- субфебрильной гипертермией, в некоторых случаях показатели температуры тела приходят в норму;
- незначительным улучшением общего состояния больного;
- вместо сухого кашля появляется продуктивный, влажный, начинает отхаркиваться большое количество гнойной слизи, которая обладает очень неприятным ароматом;
- болезненные ощущения в грудной клетке становятся менее выраженными, в некоторых случаях исчезают.
Несмотря на то, что общее состояние пациента значительно улучшается, нельзя прекращать курс лечения, поскольку прорыв капсулы с гнойным содержимым угрожает осложнениями.
Диагностика
При появлении признаков такого заболевания важно как можно раньше посетить врача, чтобы не допустить развития осложнений. Во время консультации врач осматривает пациента, проводит сбор анамнестических данных и жалоб, прослушивает сердце и легкие. Далее назначается лабораторная и инструментальная диагностика абсцесса легкого. К лабораторным методам относятся:
- исследование общего анализа крови;
- исследование клинического анализа крови;
- оценка биохимических показателей крови;
- лабораторное исследование уровня белков и аминокислот;
- исследование уровня альбумина;
- контроль уровня общего холестерина;
- исследование почечных и печеночных проб;
- исследование ферментов;
- коагулограмма;
- иммуноферментные анализы;
- бактериоскопические и бактериологические методы, которые используются для оценки мокроты, это позволяет установить тип возбудителя и его резистентность к антибактериальным средствам.
Эффективными при обследовании являются инструментальные методы, среди которых можно выделить:
- рентгенографию – на снимках визуализируется полость, у которой четкие и ровные границы, а внутри содержится жидкость;
- компьютерную томографию – позволяет более подробно визуализировать все патологические процессы, которые происходят в легких;
- фибробронхоскопию – применяется для забора мокроты и для осмотра бронхов;
- спирографию, чтобы оценить функции дыхательной системы.
При появлении симптоматики болезни рекомендуется посетить терапевта или пульмонолога. Далее может понадобиться консультация узких специалистов – кардиолог, торакальный хирург.
Лечение

Терапия острого или хронического абсцесса легких на ранних этапах развития является консервативной. Если есть необходимость, используются минимально инвазивные процедуры. При неэффективности этих методов либо при наличии осложнений применяются хирургические процедуры. К общим методам лечения относят:
- Лечебную и гигиеническую гимнастику. Упражнения должны быть систематическими, в каждом конкретном случае подбирается комплекс, который способствует укреплению физического здоровья. Также регулярная зарядка поможет укрепить естественные резистентные функции организма, за счет чего он будет лучше сопротивляться атакам вирусов, грибков и патогенной микрофлоре.
- Необходимо высыпаться, сон должен длится не менее восьми часов. Это способствует эмоциональному, психологическому комфорту, помогает укрепить иммунную систему.
- Составление правильного рациона. В меню должны присутствовать белки – нежирные сорта мяса, птицы, молочная продукция, яйца.
- Назначение курса приема поливитаминных средств, в их состав обязательно должны входить аскорбиновая кислота, тиамин, ниацин, рибофлавин, цианокобаламин.
- Проведение инфузионной терапии. Внутривенно капельным путем вводятся глюкозо-солевые растворы для восстановления баланса жидкости и солей, нормализации процессов метаболизма, выведения токсических веществ и восполнения энергетических ресурсов.
- Дыхательную гимнастику. Она способствует улучшению воздухообмена в легочных тканях. Для этого используются трубочки и различные упражнения.
- Парентеральное питание. Пациенту внутривенно с помощью капельниц вводят аминокислоты, альбумин, протеин, плазму, растворы глюкозы и инсулина. С помощью этого восполняется нехватка витаминных и минеральных веществ.
- Трансфузии. Эта процедура способствует восстановлению уровня гемоглобина. Особенно это актуально, если имеется выраженная анемия.
- Десенсибилизирующую и бронхолитическую терапию. Такие мероприятия помогают уменьшить гиперчувствительность бронхиальных тканей к негативным экзогенным факторам. Назначенные препараты расширят просвет бронхов. Терапия проводится с помощью Эуфиллина, Пипольфена. Эти лекарственные средства принимают перорально, вводят внутримышечно или внутривенно. Беродуал или Вентолин используется для ингаляций с помощью небулайзера. Дополнительно назначается курс отхаркивающих и муколитических препаратов.
- Стимуляцию кашлевых рефлексов. Благодаря этому, слизистые оболочки бронхов очищаются от скопления слизи. С этой целью проводят ингаляции с использованием гипертонического хлорида натрия или раствора Ацетилстицеина.
- Ингаляцию с кислородом.
- Ингаляции ультразвуком, для которых применяется Террилитин, Терридеказа, антибактериальные препараты, интерферон. С помощью этих препаратов разжижается гнойный экссудат, нейтрализуется активность патогенной микрофлоры и вирусных агентов.
Задачей этиотропного лечения является борьба с причиной заболевания. Абсцесс легких вызывают болезнетворные микроорганизмы, грибки или простейшие. Чтобы ликвидировать патогенную микрофлору, назначается курс приема антибактериальных препаратов. Дозировки и продолжительность курса лечения подбирает врач в каждой конкретной ситуации. Самостоятельное лечение недопустимо, поскольку есть противопоказания и побочные эффекты. Антибактериальные препараты проявляют максимальный результат, если лечение проводится на ранних этапах развития патологии. Пока пациент проходит диагностику с определением чувствительности на антибиотики, ему назначают препараты широкого спектра действия. Уже через три дня видны первые результаты терапии, самочувствие начинает постепенно улучшаться. Если этого не случается, возможно, понадобиться замена препарата.
Дополнительно назначаются противовирусные либо противомикозные средства. Длительность курса терапии составляет не менее двух недель, это зависит от состояния пациента, клинической картины, тяжести болезни, наличия сопутствующих патологий. Спустя две недели нужна повторная рентгенография и лабораторные исследования крови, чтобы отследить динамику выздоровления и эффективность назначенной схемы терапии.
Также врачи используют следующие процедуры:
- Установку постурального дренажа. Показана при разрыве капсулы и проникновении ее содержимого в бронхиальные ткани. Спустя 10-14 дней дренаж снимают.
- Санационную бронхоскопию. Проводится процедура промывания полости бронхов с удалением экссудата. Такие манипуляции целесообразны в том случае, если вязкая слизь не выходит естественным путем, а также при сужении просвета бронхов. Бронхоскопия проводится с интервалом в один день.
- Сегментарную катетеризацию. В бронхиальный просвет вводят катетер, с помощью которого проводится удаление гнойного экссудата, после чего вводятся лекарственные средства противомикробного действия. Так органы дыхательной системы очищаются, укрепляется местные иммунитет. Для этой процедуры применяют местный либо общий наркоз.
- Трансторокальное дренирование. Посредством прокола в грудной клетке очищается полость с очагом инфекции. После введения антисептических растворов ставят дренаж для систематического оттока жидкости.
- Временную эндобронхиальную окклюзию. Данная процедура проводится при легочном кровотечении, бронхоплевральных свищах, пневмотораксе.
При неэффективности консервативных методов либо при тяжелой форме болезни врачи рассматривают целесообразность хирургического вмешательства.
Прогноз и профилактика
Благодаря вовремя начатому лечению с помощью антибактериальных и противомикробных лекарств, пациент полностью излечивается. Такой исход возможен, если правильно и своевременно проводят терапию. Если происходит хронизация патологического процесса, при запущенной форме недуга используют только хирургические методы.
Специфические профилактические мероприятия отсутствуют. С помощью общей профилактики можно укрепить иммунную систему, улучшить функции органов дыхательной системы и предупредить развитие осложнений:
- вовремя обращаться к врачу при бронхите, пневмонии, травмах;
- тщательно пережевывать пищу, не говорить во время еды;
- минимизировать употребление спиртных напитков и курение;
- своевременно заниматься лечением неврологических болезней;
- проходить профилактический осмотр ежегодно;
- составить сбалансированный рацион.
Список литературы
Язбек М.Ф, Каирова А.С «Микробиологическое исследование бронхолегочной системы. Диагностика и лечение пневмонии».
Петухова Р.С «Лечение гнойных болезней легких».
Милонов К.Б, Свиридова А.А «Пособие по клинической диагностике эмпиемы, легочного абсцесса, пневмонии. Методы терапии».

Оставьте ваш комментарий