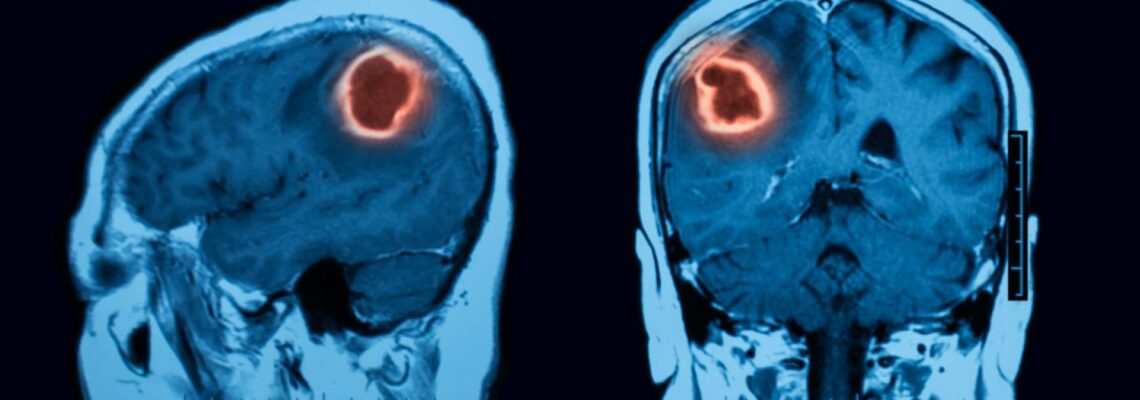
Абсцессом головного мозга возникает при попадании возбудителя инфекции в области черепа. В результате образуется полость, внутри которой находится гной. Она постепенно увеличивается в размерах, что провоцирует повышение внутричерепного давления. Без своевременного лечения развиваются тяжелые осложнения. В некоторых случаях наступает летальный исход. Спровоцировать патологию может стафилококк, анаэробные бактерии, кишечная палочка и прочие.
Признаки
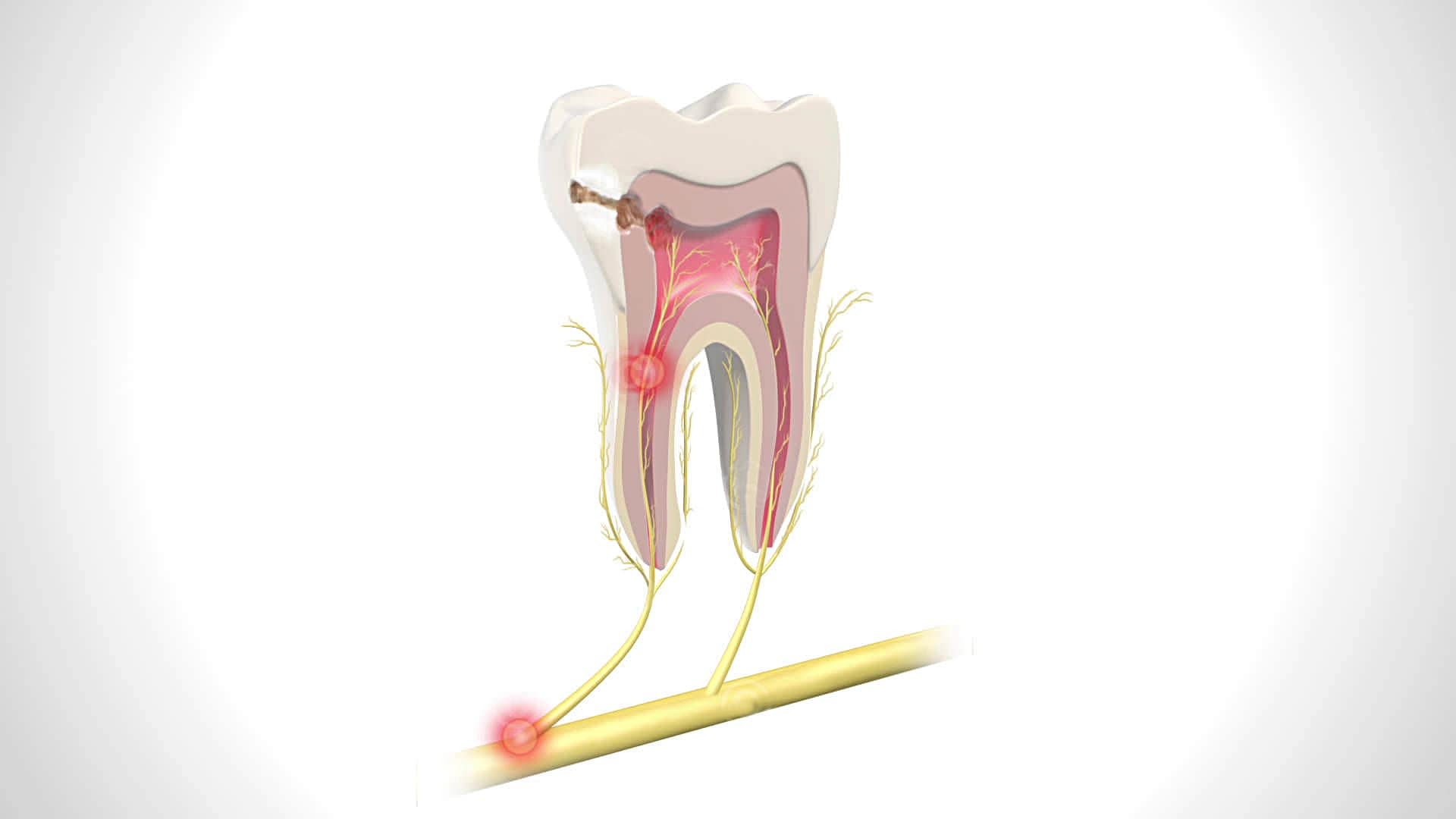
Отмечалось, что абсцесс развивается из-за попадания в организм вредоносного микроорганизма. В полость черепа бактерия попадает с кровотоком или через костные ткани, расположенные рядом с очагом инфекции. Также патоген может попасть внутрь через открытую рану. Причины абсцесса мозга могут быть следующими:
- Воспалительный процесс, развивающийся в лобных пазухах, сосцевидном отростке;
- Отит среднего уха в запущенной форме;
- Гайморит;
- Пульпит, протекающий с осложнениями;
- Менингококковый менингит;
- Травмы головы различного характера, операции, ранения черепа огнестрельного типа;
- Застой гнойного процесса в легких.
Заболевание различается по месту локализации. На это влияет область воспаления, которая спровоцировала патологию. Так, если причиной стал гайморит, то чаще абсцесс наблюдается в височной доле, гипофизе.
Для развития болезни требуется несколько недель. Стадии абсцесса мозга следующие:
- В первые несколько дней начинает развиваться энцефалит. Состояние характеризуется воспалительным процессом, поражающим мозговые ткани. Это происходит локально. Для этого этапа подходит консервативное лечение. Достаточно пройти курс антибактериальной терапии;
2.Затем наблюдается постепенное снижение иммунной системы. В результате полость с гноем начинает увеличиваться. Воспалительный процесс усиливается, прогрессирует;
- Через 2 недели после заражения формируется соединительная капсула. Она появляется вокруг образовавшегося гноя. Это позволяет процессу не распространяться дальше по полости;
- При отсутствии оперативного вмешательства, очаг начинает уплотняться. Может запуститься процесс роста абсцесса, появляться новые воспалительные очаги.
Отмечалось, что явные симптомы недомогания проявляются не сразу. На клиническую картину влияет несколько факторов. Значение имеет локализация очага с гноем и его размер.
Среди общих признаков стоит выделить следующие:
- Головная боль, как локальная, так и рассеянная;
- Появление тошноты, рвоты по неизвестным причинам;
- Ощущение слабости, быстрая утомляемость;
- Повышение светочувствительности;
- Помутнения сознания кратковременного характера, периодические обмороки;
- Слезотечение, происходящее непроизвольно;
- Ощущение скованности в области затылочных мышц.
Симптомы

Заболевание может проявляться и дополнительные признаки, которые более авно указывают на абсцесс. Среди симптомов абсцесса головного мозга:
- Лихорадка;
- Повышение потоотделения;
- Трудности с речью;
- Повышение температуры;
- Сложности, связанные с интеллектом;
- Нарушения координации;
- Появление синдрома «бегающих глаз».
Чем более крупный гнойный очаг образовался, тем сильнее будут симптомы, и это явно будет отражаться на работе мозга. Важно, что в период острой стадии, в спинномозговой жидкости можно найти много следов воспалительного процесса. При хроническом течении патологии, такие особенности отсутствуют.
На симптомы влияет и локализация абсцесса мозга. Можно отметить следующие особенности:
- Для очага, расположенного в правом полушарии, характерен паралич левой стороны тела;
- При воспалении височной доли, возникают афония, дисфункции органа зрения, судороги по всему телу. Речь может стать бессмысленной, появляются сложности с письмом, чтением. Больному сложно обрабатывать информацию, понимать, что говорят ему другие;
- Когда очаги локализуются в лобной доле, у пациента возникает ощущение эйфории. Речь становится неразборчивой. Больной дурачится, много болтает. У него наблюдаются перепады настроения, временами бред. Интеллектуальные способности снижаются;
- Если очаг затрагивает мозжечок, то наблюдаются проблемы с координацией, мышечная гипотония. Движения становятся нечеткими, более размашистыми, походка неустойчивая;
- При образовании гноя в области основания мозга начинаются проблемы с глазодвигательным аппаратом, может развиться косоглазие. Дополнительно случаются судороги, конечности поражает паралич.
Диагностика
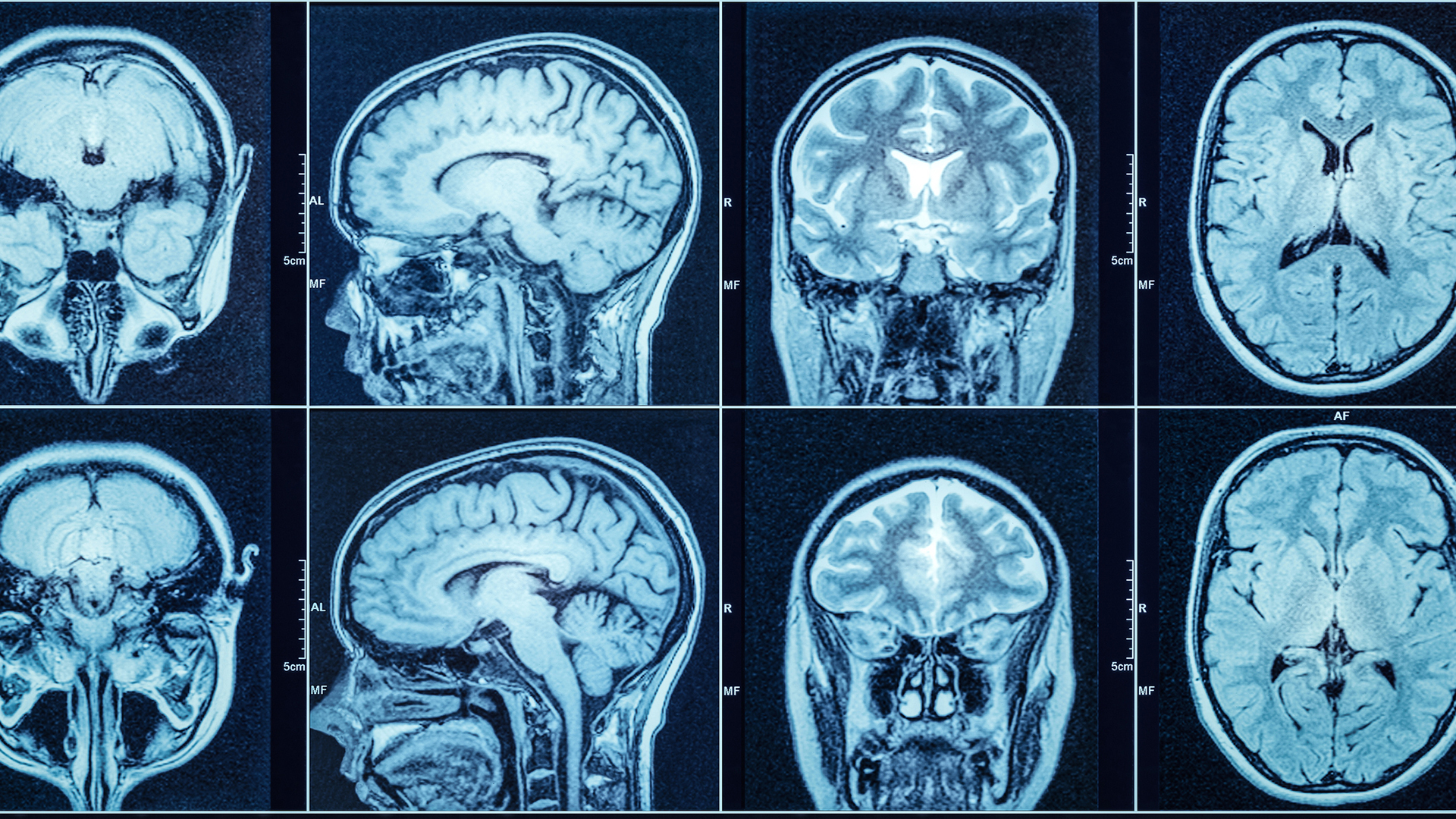
При проявлении описанных симптомов, необходимо обратиться к доктору, который проведет внешний осмотр пациента и соберет анамнез. Этот этап достаточно важный, так как влияет на дальнейший выбор исследований, на основании результатов которых будет поставлен точный диагноз.
Наиболее часто проводят следующие методы диагностики абсцесса мозга:
- КТ мозга. Метод отличается высокой чувствительностью. Может проводиться с контрастом и без него. В последнем случае удается установить лишь область, где происходит воспалительный процесс. На точность подобной диагностики влияет стадия развития абсцесса. На первых этапах достаточно сложно диагностировать абсцесс. В период 1-3 дня после образования гнойного очага КТ позволяет увидеть лишь зону со сниженной плотностью, имеющую неправильную форму. При введении контраста, он распределяется неравномерно. На более поздних стадиях контур становится ровнее;
- МРТ. Это более точное исследование, позволяющее распознать гнойный очаг в головном мозге уже на ранних стадиях его развития. Дополнительно можно увидеть, в каком точно месте находится абсцесс.
Дополнительно назначаются и другие обследования, среди которых:
- ЭЭГ. Метод назначается, если сделать предыдущие исследования нет возможности. ЭЭГ позволяет обнаружить смещение мозговых структур, определить, есть ли внутричерепная гипертензия;
- Абсцессография. Методика заключается с использования контраста или же воздуха. Это помогает определить, в какой зоне локализуется воспаление. Дополнительно можно выяснить габариты очага и его форму;
- Стереотаксическая биопсия. Проводится для окончательной постановки диагноза. При помощи данного исследования удается установить инфекцию, бактерию, спровоцировавшую развитие патологии;
- Анализ ликворы с использованием лабораторных методов. Благодаря этому можно обнаружить изменения в воспалении;
- Исследование гнойного содержимого. Способ помогает определить, что именно спровоцировало развитие данного заболевания. Также при помощи подобной микробиологической техники выявляется чувствительность конкретных патогенов к антибиотикам. Благодаря этому удается подобрать оптимальную медикаментозную терапию, которая обладает высокой эффективностью;
- ПЦР проводится, если абсцесс спровоцирован вирусом.
Однако, основными методами остается КТ и МРТ. Именно они позволяют выявить абсцесс и правильно поставить диагноз. Более обширные исследования, вроде анализа крови не позволят выявить патологию, так как повышение лейкоцитов, СОЭ и изменение прочих показателей характерно для многих заболеваний. Дополнительно стоит отметить, что бакпосев крови в большинстве случаев не обнаруживает отклонений при образовании гнойных очагов в мозге.
Лечение
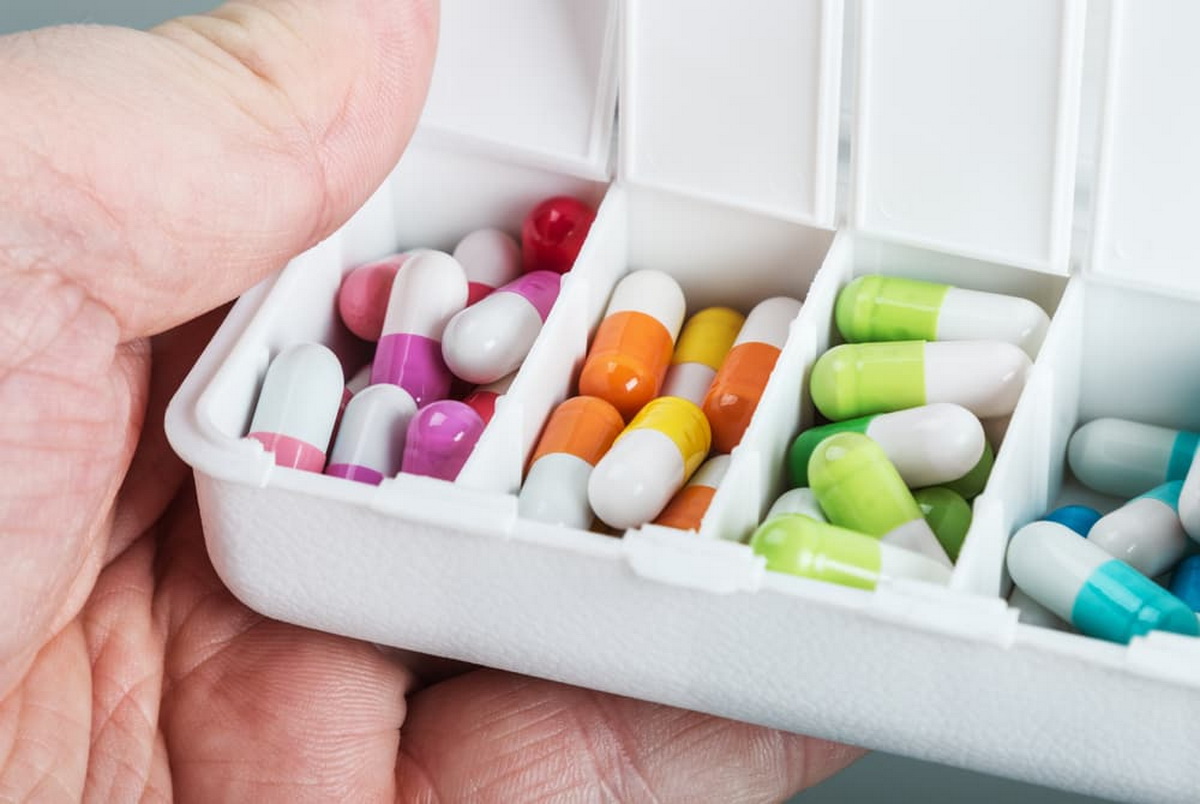
Избавление от воспалительного процесса и микроорганизмов, которые спровоцировали его образование, может проводиться при помощи медикаментозной терапии или хирургическим путем. Выбор подходящей методики зависит от стадии патологии, зоны, где расположен очаг, его размера.
Консервативное лечение проводится на начальной стадии заболевания, или если гнойник по размеру не превышает в диаметре 3 см. Лечение абсцесса мозга может включать следующие препараты:
- Антибиотики. Используются лекарства широкого спектра действия. Если возбудитель еще неизвестен, необходимо при помощи лекарств покрыть максимальное количество возможных бактерий. В дальнейшем лечение корректируется в зависимости от выявленного микроорганизма и его чувствительности к определенным антибиотикам;
- Глюкокортикоиды. К данным препаратам обращаются, если антибиотики не дали положительного результата лечения. Указанная группа лекарств позволяет снизить выраженность воспалительного процесса, и приостановить развитие капсулы очага;
- Препараты, позволяющие улучшить кровообращение в области мозга;
- Средства, помогающие сократить вероятность судорог;
- Лекарства с противоотечным действием и мочегонные;
- Препараты, позволяющие снизить температуру, уменьшить воспалительный процесс;
- Витамины и другие средства, помогающие улучшить общее состояние организма, укрепить иммунитет.
Конкретные препараты подбирает доктор в зависимости от состояния и особенностей пациента. Интенсивная антибактериальная терапия продолжается минимум 6 недель. В дальнейшем, как правило, больному назначаются антибактериальные препараты, которые принимаются перорально. Длительность их использования также около 6 недель.
Когда состояние пациента становится стабильным, доктор назначает вскрытие гнойника и его дренирование. Процедура проводится только хирургическим путем. Полость, где располагался очаг, в обязательно порядке орошают антибактериальным составом. После операции пациента на некоторое время помещают в отделение реанимации, затем он переводится в обычную палату. Важно понимать, что хирургическая терапия предполагает длительный период реабилитации больного.
Операция назначается в следующих случаях:
- Гнойное воспаление находится в вентрикулярной области мозга;
- Состояние спровоцировало развитие гипертензионного синдрома;
- Причиной развития абсцесса стала серьезная травма черепа;
- Патологическое состояние было спровоцировано вредоносным действием грибка.
Однако, для хирургической терапии существуют и некоторые противопоказания. Среди них:
- Начальная стадия развития заболевания;
- Абсцесс распространился слишком близко к жизненно важным центрам;
- Гнойниковых поражений множество и они признаны неоперабельными;
- Пациент пребывает в коме.
В ходе хирургического вмешательства практикуется дренирование. Процесс заключается в установке катетера в полость гнойника. Через него содержимое извлекается из пораженной области. Затем через это же отверстие будет введен антибактериальный препарат. В некоторых случаях устанавливают дополнительный катетер, но с меньшим диаметром. Его оставляют на несколько дней. Он необходим для инфузии раствора, при помощи которого осуществляется промывание инфицированной зоны. Подобные действия сочетаются с антибактериальным лечением.
Также может быть проведена стереотаксическая аспирация гнойной зоны. Процесс не нуждается в установке дренажа. Это ключевое преимущество данной методики. Дополнительно сокращается риск занесения вторичной инфекции. Однако, в большинстве случаев после проведенной процедуры требуется провести ее повторно.
Если наблюдаются множественные абсцессы, то сначала приступают к дренированию очага. Эта зона считается наиболее опасной с точки зрения осложнений. Если гнойник прорвется, то жидкость может поступить в желудочковую систему.
Чтобы предотвратить образование в мозге, достаточно соблюдать следующие рекомендации:
- Раны, возникшие из-за ЧМТ, нужно хорошо обеззараживать;
- Своевременная диагностика обострений хронических инфекций и их устранение до развития осложнений;
- Стимулирование иммунной системы, ее регулярное укрепление, включая сбалансированное питание и прием необходимых витаминов.
Описанные рекомендации позволят снизить вероятность развития гнойного процесса в мозгу.
Абсцесс является серьезным заболеванием, который локализуется в черепной коробке из-за сопутствующей инфекции, которая развивается в организме. Ранняя диагностика позволяет быстрее справиться с патологией. В противном случае, возрастает риск развития осложнений. Так, если содержимое очага проникнет в мозговой желудочек, это спровоцирует дисбаланс жидкости и в результате может развиться активная эпилепсия, многочисленные судороги.
Дополнительно среди осложнений стоит отметить:
- Развитие воспаления костных тканей черепа;
- Водянка мозга;
- Отмирание тканей мозга;
- Ухудшение нейронных связей;
- Снижение интеллекта, умственная отсталость;
- Ухудшение речи, слуха и зрения.
Нельзя затягивать с лечением гнойников, которые появились в голове. Около 10% случаев заканчивается летальным исходом, а каждый второй пациент становится инвалидом. При запоздалом лечении больного может на протяжении всей жизни мучить мигрени. Дополнительно иногда развивается частичный или полный паралич.
Прогноз
При лечении абсцессов ключевое значение имеет возможность определить возбудителя и его чувствительность к антибиотикам. Это позволяет назначить эффективную терапию, которая позволит быстрее правиться с патологическим состоянием.
Дополнительно на исход болезни влияет количество очагов, стадия патологии, активность иммунной системы пациента и когда приступили к лечению, насколько правильно оно подобрано. Известно, что в трети случаев после заболевания у пациента остается эпилептический синдром. Отмечалось, что каждый второй остается инвалидом.
Если речь о субдуральном очаге, то прогноз в этом случае менее благоприятный. Это связано с отсутствием у него четких границ, что свидетельствует о низкой сопротивляемости организма болезни или большой активности бактерия. В указанных случаях летальный исход может доходить до 50% из всех случаев заболевания. Если патология имеет грибковую природу и сочетается с иммунодефицитом у пациента, то смертность составляет практически 95%.
Стоит отметить, что благодаря возможности диагностировать патологию при помощи КТ и МРТ, смертность сократилась с 60% до 10%. Обследования позволяют быстрее поставить диагноз и приступить к лечению.
Список литературы
- Абсцессы головного мозга: диагностика и лечение/ Ырысов К.Б., Арстанбеков Н.А., Мамашарипов К.М.// Наука и новые технологии — 2011 — № 6
- Современная терапия абсцесса головного мозга/ Амчеславский В.Г. , Шиманский В.Н. , Шатворян Б.Р. // РМЖ (Русский медицинский журнал) — 2000 — №13
- Диагностика абсцессов головного мозга/Султанов Б.М., Ырысов К.Б., Мамашарипов К.М.// Вестник КГМА им. И.К. Ахунбаева. — 2012 — № 1
- Нейрохирургия: лекции, семинары, клинические разборы: руководство для врачей: в 2 т. / под ред. О. Н. Древаля. — М.: ГЭОТАР-Медиа: Литтера, 2013. — 863 с.
- Рубин А.Н., Щербук Ю.А., Кривопалов А.А. ПРОБЛЕМЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ ГНОЙНО-ВОСПАЛИТЕЛЬНЫХ ЗАБОЛЕВАНИЙ ГОЛОВНОГО МОЗГА. Вестник хирургии имени И.И. Грекова. 2016;175(4):91-96.

Оставьте ваш комментарий