Содержание
Гепатит е является острым либо хроническим инфекционно-воспалительным заболеванием. Его возбудитель – одноцепочный РНК вирусом гепатита Е. Это представитель семейства Гепевириды, имеет несколько подтипов. Первый и второй подтип являются опасными только для людей, заражение происходит фекально-оральным путем и через употребление загрязненной воды. А третий и четвертый подтип могут диагностироваться у животных, то есть, человек, будучи носителем вирусных клеток, может заражать животных. Каждый год в мире фиксируется более 3 млн новых случаев болезни. Показатель смертности по сравнению с другими видами гепатита небольшой – около 4%. Также есть немало случаев, когда течение болезни ничем не проявляется.
Причины и патогенез
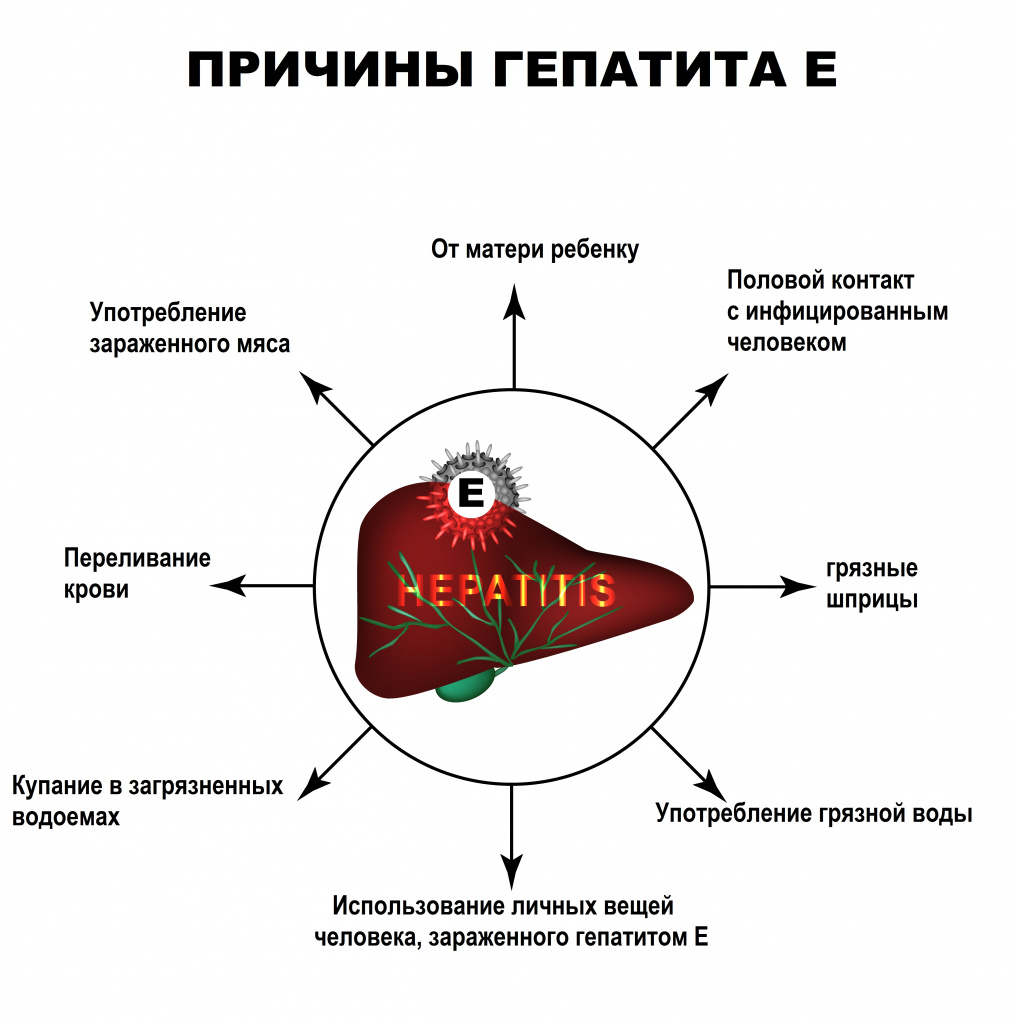
Носителем инфекции является человек, у которого в организме присутствует одна из форм гепатита Е, особенно если болезнь находится в стадии обострения. Распространение вируса начинается с последних дней инкубационного периода и продолжается около месяца после начала болезни. Выделение частиц вируса в окружающую среду проходит вместе с фекалиями зараженного человека. Также зафиксированы случаи, когда люди заражались, употребляя сырое либо непрошедшее все стадии термической обработки мясо диких животных – кабана, оленя. Также инфицирование происходит при употреблении сырых моллюсков.
В течение длительного времени вирус сохраняет жизнедеятельность при нахождении в жидкостях. Также он переносит низкие температуры. Благоприятным для него является нахождение в желудочно-кишечном тракте. На протяжении долгого периода времени вирус гепатита Е может сохраняться в мясе, которое не прошло надлежащую термическую обработку. Когда вода нагревается до 70 градусов, гибель клеток вируса происходит спустя полчаса. А при кипячении клетки вируса погибают сразу же. Хлорсодержащие и дезинфицирующие составы также губительны для возбудителя вирусного гепатита Е.
Проникновение частиц вируса в организм происходит через ротовую полость. Далее они перемещаются по пищеварительному тракту к тонкому кишечнику. Здесь вирус начинает активно размножаться. Далее его частицы проникают в системный кровоток, транспортируется к клеткам печени, проникают в мембрану гепатоцитов, вызывая дистрофические изменения в их структурах. При массивном поражении гепатоцитов и накоплении в них жидкости происходит отмирание клеток.
Есть несколько путей передачи гепатита Е. Заражение здоровых людей происходит такими способами:
- фекально-оральным – контактно-бытовым путем кожа, питьевая вода или пища обсеменяется клетками вируса;
- парентеральным – в процессе переливания крови и других хирургических манипуляций, но такой способ заражения достаточно редкий, поскольку в медицинских учреждениях соблюдаются нормы асептики и антисептики;
- при незащищенном половом орально-анальном контакте, без использования барьерных контрацептивов;
- вертикальным – передача возбудителя происходит во время родов.
В большинстве случаев инфицирование происходит при употреблении зараженной воды и пищи. Нередки вспышки недуга, когда начинаются проливные дожди и наводнения, а сточная вода попадает в открытые водоемы.
Устойчивость организма к клеткам вируса низкая. Заболевание чаще всего диагностируется у пациентов от 15 до 45 лет. Повышенная опасность заражения возникает у такой категории людей:
- у ветеринарных работников, сотрудников животноводческих ферм, охотников, жителей сельских местностей, которые занимаются животноводством;
- у сотрудников коммунально-хозяйственных учреждений;
- среди людей, у которых диагностированы разные формы иммунодефицита;
- у пациентов, которые проходят курс лечения иммуносупрессивными лекарственными средствами и проходят процедуру пересадки органов;
- у туристов и людей, которые посещают регионы с неблагоприятной эпидемиологической обстановкой;
- среди пациентов с аутоиммунными и соматическими патологиями – сахарный диабет, ишемическая болезнь сердца, аутоиммунный гепатит;
- у пациентов, которые регулярно проходят процедуру гемодиализа;
- у людей с хроническими вирусными заболеваниями печени, с гепатитами других типов;
- среди людей, которые страдают алкогольной зависимостью.
В большинстве случаев инфекционный процесс отличается доброкачественным течением, самопроизвольное излечение наступает спустя месяц-полтора после начала активной фазы болезни. Это происходит на форме выработки организмом специфических иммуноглобулинов – антител. После того, как наступает излечение, иммунитет является стойким и пожизненным. Хроническое течение болезни зафиксировано у людей с угнетенной иммунной системой, у тех, кто является реципиентом донорских органов, а также у людей, которые проходят курс лечения иммуносупрессивными лекарственными средствами. Болезнь в хронической форме встречается в очень редких случаях.
Классификация
Болезнь классифицируют по клинической картине и по другим показателям. В зависимости от симптоматики, диагностируют:
- безжелтушную форму – длится до появления первых признаков, начинается после излечения и формирования стойкого иммунного ответа;
- желтушную форму – развивается, когда симптоматика болезни нарастает.
В зависимости от того, насколько тяжело протекает гепатит Е, выделяют легкую, среднетяжелую, тяжелую и фульминантную форму. Последняя развивается молниеносно и встречается у женщин в период вынашивания ребенка. В зависимости от исхода болезни, выделяют такие типы:
- если наступает выздоровление – полное, могут сохраняться остаточные явления;
- процесс приобретает хроническое течение;
- прогноз для женщин в период гестации является неблагоприятным.
Симптомы Гепатита Е
Во многих случаях фиксируется бессимптомная и субклиническая форма болезни. Ее развитие постепенное, продолжительность инкубационного периода варьируется в пределах от двух недель до двух месяцев. Вирус начинается выделяться за два-три дня до того, как появятся первые признаки болезни, этот процесс сохраняется в течение месяца. Клиническая картина гепатита Е схожа с симптомами других гепатитов в стадии обострения. При появлении выраженных симптомов врачи говорят о легком и среднетяжелом течении. Ситуация усугубляется в период гестации, а также у тех лиц, которые проживают в неблагоприятных эпидемиологических регионах.
Врач проводит обязательную пальпацию, при которой определяется, что печень увеличена в размере, а ее структура смягчена. При тяжелых формах недуга может развиваться внутреннее кровотечение. В моче присутствуют вкрапления крови, может быть маточное кровотечение смазанной формы, а также кровотечение в органах желудочно-кишечного тракта. Через три недели или месяц указанные симптомы проходят самостоятельно. А лабораторные анализы улучшаются на протяжении двух месяцев после инфицирования.
Если возбудитель болезни развивается в организме людей с ослабленными иммунными реакциями, в клиническую картину входит также сухость в ротовой полости, апатия, эпизодические головные боли в затылке. Между периодом инкубации и появлением характерных симптомов острой фазы развивается продромальный период, который сопровождается:
- дезориентацией в окружающем пространстве;
- тремором верхних и нижних конечностей, ознобом, постоянным замерзанием;
- чувством агрессии либо подавленности, апатии и угнетенного состояния;
- нарушением мозговых функций;
- бессонницей, частыми ночными просыпаниями.
Когда развивается клиническая стадия болезни, гепациты подвергаются поражению, это сопровождается:
- увеличением печени в размерах;
- расстройством кишечника с обесцвечиванием стула;
- ощущением тяжести в животе;
- постоянным метеоризмом, вздутием, повышенным газообразованием;
- пожелтением эпидермиса, слизистых оболочек и белков глаз;
- ухудшением аппетита;
- болезненностью под ребрами с правой стороны.
При развитии молниеносной формы недуга кровяное давление в портальной вене внезапно повышается к критическим показателям. Это своеобразная защитная реакция организма на атаку чужеродных клеток, которые внедряются в печень. На фоне данной формы болезни могут возникать различные патологические состояния в виде:
- брюшной водянки или асцита;
- кишечного кровотечения;
- дистрофии печеночных тканей;
- аритмии, стенокардии, тахикардии;
- отечностью верхних и нижних конечностей;
- венозной сеточкой на поверхности эпидермиса.
Такая форма является опасной не только для здоровья, но и для жизни.
Клинические проявления отличаются медленным прогрессированием. Течение болезни сопровождается:
- немотивированной слабостью;
- приступами тошноты или рвоты;
- ухудшением или полным отсутствием аппетита;
- повышением температуры тела к фебрильным показателям;
- дискомфортом и тяжестью справа, под ребрами;
- болезненностью в суставном аппарате.
По мере развития болезни, спустя пять-семь дней к этим симптомам присоединяется желтушность кожи, слизистых оболочек и белков глаз, которая сохраняется в течение месяца. В это время моча становится темной, а кал обесцвечивается. Самочувствие продолжает ухудшаться. Дискомфорт справа нарастает, печень и селезенка увеличиваются в размерах. На кожном покрове возникает зуд, могут присутствовать кратковременные элементы сыпи. Также картина дополняется выраженными головными болями.
Если течение болезни неосложненное и легкое, наблюдается медленный регресс на протяжении месяца. В большинстве случаев наступает полное выздоровление у пациента. Могут сохраняться непродолжительные остаточные явления – астения, дискомфорт справа под ребрами.
При хронической форме болезни симптоматика выражена неярко. Проявляется усталостью, болезненностью в животе, тошнотой, расстройством кишечника, потерей массы тела. Может также появляться зуд на поверхности кожи, развиваются боли в суставах, которые напоминают артралгию. Температура тела повышается к фебрильным показателям. Проявления желтушности кожного покрова и слизистых фиксируются в редких случаях при такой форме.
Иногда при развитии острого и хронического гепатита Е симптомы дополняются неврологическими проявлениями:
- синдромом Гийерна-Барре – при котором нарушается чувствительность верхних и нижних конечностей, появляется мышечная слабость и судороги, в крайне редких случаях зафиксирован паралич;
- параличем Белла;
- невралгическими атиотрофиями;
- острым поперечным миелитом;
- острым менингоэнцефалитом;
- воспалительной полирадикулопатией;
- двусторонним невритом плечевого пояса;
- энцефалитом;
- атаксией.
Нельзя заниматься самостоятельным лечение данного недуга, это чревато серьезными последствиями. Лучше всего обратиться к квалифицированному инфекционисту или гепатологу, который проведет грамотную диагностику и составит правильную схему терапии.
Диагностика
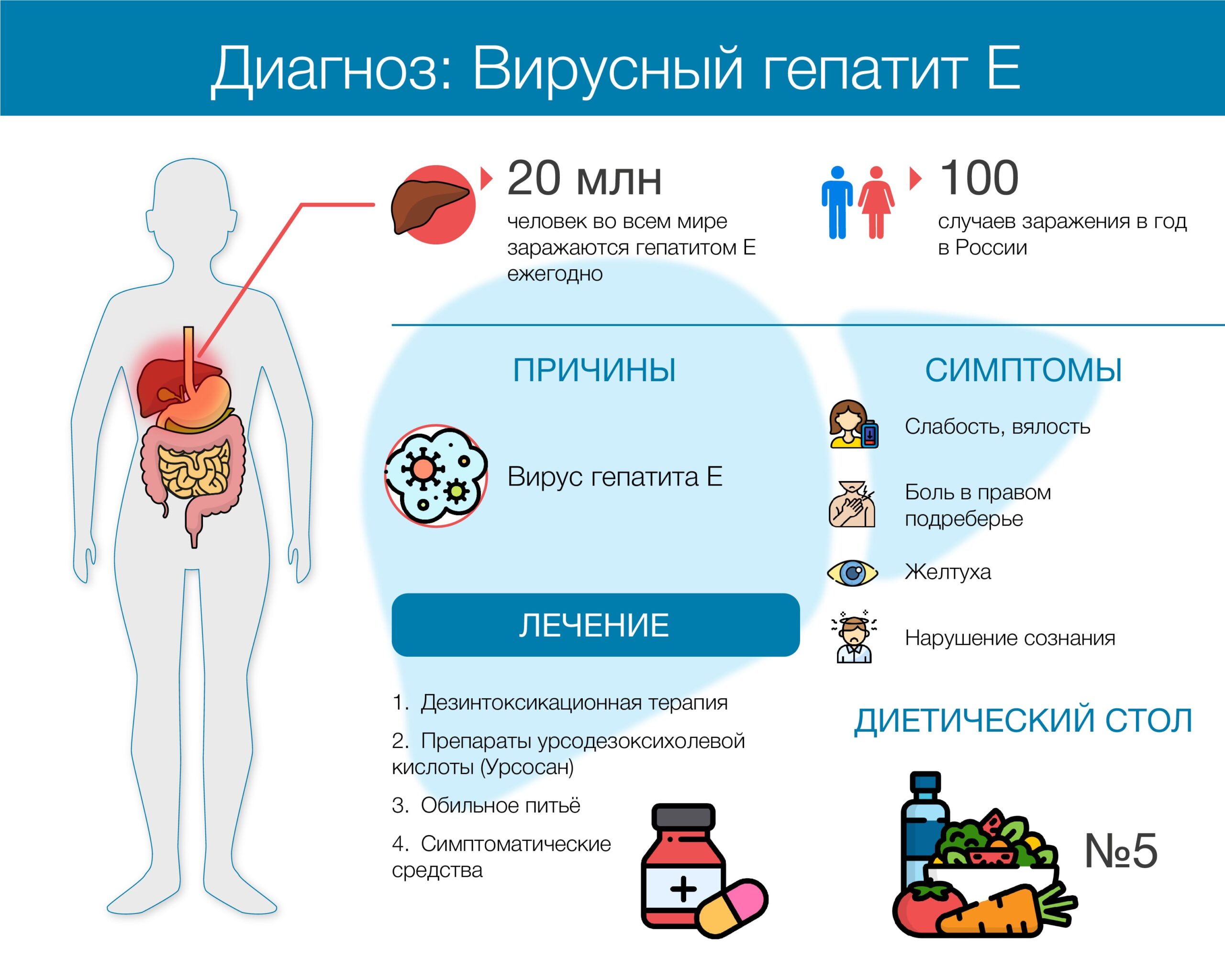
Диагностика гепатита Е на первом этапе заключается во врачебном осмотре, сборе анамнестических данных и жалоб. Гепатит Е у детей и взрослых лечит гепатолог, инфекционист или гастроэнтеролог.
Поставить такой диагноз можно после проведения специальных анализов, которые базируются на определении специфических антител. Для этого выполняют серологические тесты на иммуноглобулины к вирусу гепатита Е, серологические маркёры гепатита Е, которые характерны для острой стадии болезни. В схему диагностики также входит исследование клинических показателей крови. Если в организме развивается данный вирус, количество красных кровяных телец не меняется. Может присутствовать незначительное повышение лейкоцитов, моноцитов, а уровень нейтрофилов снижается. Скорость оседания эритроцитов снижается.
В биохимических показателях крови обнаруживается значительное повышение общего билирубина. Показатели АСТ и АЛТ также существенно повышены. Протромбин и альбумины снижаются, щелочная фосфотаза повышается.
Далее проводится исследование желчных пигментов и кислот, ферментов:
- общего билирубина – по этим показателям фиксируется уровень распада гепатоцитов;
- прямого билирубина – используется, чтобы оценить функции органа;
- аланинаминотрансферазы и аланинтрансаминазы – это внутриклеточные ферменты, которые принимают непосредственное участие в обмене аминокислот, такой анализ показывает уровень повреждения гепатоцитов и прочие нарушения в организме;
- аспартатаминотрансферазы – показывает уровень распада печеночных клеток.
Также назначается прохождение таких анализов:
- коагулограммы – показывает скорость свертывания крови, количество протромбина;
- белков и аминокислот – это скрининг, позволяющий определить скорость процессов метаболизма;
- гамма-глутаминтранспептидазы – это фермент, который принимает участие в метаболизме аминокислот;
- фосфатазы щелочной;
- общего анализа мочи – при наличии вируса в организме наблюдаются признаки гематурии, протеинурии, цилиндрурии;
- уробилина.
Среди инструментальных методов диагностики можно выделить:
- ультразвуковое исследование печени – показывает структуру печени, ее размеры, изменения в паренхиме и патологические процессы;
- ультразвуковое исследование органов брюшной полости позволяет определить изменения в их структуре;
- магнитно-резонансная или компьютерная томография – с ее помощью можно детально определить структуру, размеры печени и состояние кровоснабжения, также эта процедура показывает новообразования, конкременты.
Осложнения
При тяжелой форме болезни или при неправильно подобранном лечении можно столкнуться с такими последствиями и осложнениями:
- острой недостаточностью печеночной функции – стремительно развивается массивное поражение гепатоцитов, функции органа резко нарушаются, развивается печеночная энцефалопатия, геморрагический синдром с нарушением свертываемости крови;
- артритом, миокардитом, аутоиммунным тиреоидитом;
- острым панкреатитом;
- гломерулонефритом;
- нефропатией, при которой нарушается фильтрационная функция, развивается недостаточность функции хронического характера;
- болезнями системы кроветворения, развитием железодефицитной анемии;
- постгепатитным разрастанием тканей органа, заменой здоровых тканей соединительными.
Особая опасность такого заболевания в период гестации. Во время гестации у большинства пациенток отмечается тяжелая форма болезни, развивается острая недостаточность печеночной функции, повышается риск летального исхода. На фоне тромбогеморрагического синдрома развивается кровотечение и преждевременное прерывание вынашивания. При инфицировании в первом и втором триместре всегда наступает гибель плода. При инфицировании в третьем триместре каждая третья женщина погибает.
Гепатит Е у беременных
Гепатит Е является острой циклической вирусной инфекцией, которая в большинстве случаев заканчивается излечением. Болезнь является опасной для женщин, которые находятся на последнем триместре гестации. Длительность инкубационного периода у беременных варьируется около недели. Симптоматика такая же, как и у других людей. Но в течение короткого промежутка времени признаки недуга стремительно развиваются, вызывая острую недостаточность печеночной функции, а это чревато опасными последствиями – энцефалопатией и отеком мозга, внутрисосудистой коагуляцией. В таком случае летальный исход наступает практически во всех случаях.
При развитии данного заболевания у беременных повышается опасность преждевременных родов, низкого веса плода, мертворождения либо смерти плода. Течение болезни у беременных намного тяжелее, в патологические процессы вовлечены не только ткани печени, но и клетки нервной системы, кроветворения. Такая патология может завершиться следующими последствиями:
- самопроизвольным прерыванием беременности;
- преждевременной родовой деятельностью;
- низкой выживаемостью доношенного плода;
- летальным исходом при почечной недостаточности;
- геморрагическим синдромом и кровотечением на его фоне.
После родов или выкидыша состояние женщины значительно ухудшается. Лечение гепатита Е у беременных проходит тяжело и выздоровление не всегда случается.
Лечение
Если гепатит Е развивается в легкой форме, лечение может проводиться в домашних условиях, таким пациентам госпитализация не требуется. Для остальных пациентов нужно лечение в условиях стационара в инфекционном отделении лечебного учреждения. Врачи рекомендуют соблюдение постельного или полупостельного режима.
Для снижения нагрузки на клетки поврежденной печени назначается лечебная диета. Она заключается в отказе от жирных, жареных, мучных блюд, копченостей, острых специй, соусов, маринованных продуктов, жирных сортов мяса и рыбы. Обязательно нужно отказаться от приема спиртных напитков, под запретом колбасные изделия, фаст-фуд, сдоба, свежий хлеб, сладкие газированные напитки и десерты. Пища должна быть легкоусвояемой, ее рекомендуется готовить на пару, отваривать или запекать. В рацион должны входить каши, злаки, овощные супы, запеченные овощи и фрукты. Также врачи рекомендуют соблюдать питьевой режим, выпивая в течение дня не менее полутора-двух литров чистой негазированной воды. Это поможет быстрее вывести из организма токсические вещества и продукты распада клеток вируса. Питание должно быть дробным – небольшими порциями, но часто.
Специфическая терапия, которая направлена на причину развития заболевания, отсутствует. Поэтому проводится только симптоматическое лечение, которое направлено на избавление от симптоматики недуга. Задачей терапии является устранение симптомов интоксикации, восстановление нормальных функций печени.
Назначается курс приема сорбентов – Смекты, Регидрона, активированного угля, Сорбекса, Энтеросгеля. Также назначается Гепаргин или глюкоза, которые помогут организму быстрее восстанавливаться. В схему лечения входит прием гепатопротекторов – Расторопши, Карсила, Фосфоглива, Энерлива, Глутаргина, Антраля. В тяжелых ситуациях для лечения используются гормональные препараты и препараты крови. Также в запущенной форме проводится гипербарическая оксигенация и плазмаферез.
Инфузионного введение лекарственных средств и витаминных препаратов проводится в условиях стационара. Дополнительно назначается курс приема противовирусных лекарств, гастропротекторов. Антибактериальные препараты назначаются, в зависимости от полученных результатов анализов. Все лекарственные средства должны назначаться только врачами после предварительного осмотра и диагностики, поскольку могут иметь противопоказания и побочные реакции. После выписки из стационара и окончания курса лечения проводятся контрольные анализы. Далее пациент должен в течение полугода находиться под врачебным наблюдением, регулярно проходить обследование и осмотр у врача.
Прогноз и профилактика
Это заболевания имеет благоприятные прогнозы, в большинстве случаев излечение наступает самостоятельно либо после правильно проведенного лечения. Но женщинам в период гестации, а также людям, которые страдают хроническими патологиями печени, нужно провести курс интенсивной терапии.
Профилактика гепатита Е заключается в:
- соблюдении всех стандартов качества централизованного водоснабжения;
- создании надлежащих условий для утилизации фекалий.
Чтобы уменьшить опасность инфицирования, врачи рекомендуют соблюдать личную гигиену, не употреблять воду из сомнительных источников, проводить надлежащую термическую обработку продуктов.
Список литературы
- Бакланов В.С «Клинические рекомендации по диагностике и лечению гепатита Е».
- Михайлова И.К, Полякова Д.А «Справочник инфекционных болезней. Методы исследования, диагностики, терапии».
- Семенов В.Н, Зубкина Л.К «Основы эпидемиологии».
- Афанасиев Г.Р «Эпидемиологическая обстановка и методы лечения инфекционных болезней».
- Григорьева Т.В «Гепатит Е – основы, симптомы, причины и лечение».

Оставьте ваш комментарий