Содержание
Посттромбофлебитический синдром – это патологические симптомы, собранные в единое заболевание, которые могут развиваться на основе перенесенного тромбоза венозной структуры. Если наблюдается недостаточная реканализация тромбозов, то это может привести к появлению слабой компрессии в венах, из-за чего патология может появиться с новой силой. На основе перенесенного тромбоза формируется венозный отек, и нарушение циркуляции крови, поэтому образовывается синдром со своими правилами лечения и признаками течения.
Введение
Тромбоз – это отдельная патология, когда нарушается кровоток венозной системы, появляются отеки и болезненные ощущения, венозные язвы и воспаления, поэтому в большинстве случаев требуется оперативное вмешательство. Но на основе тромбоза развиваются хронические патологии вен, поэтому требуется комплексное лечение во избежание осложнений в последующем.
Важно! В зоне риска женщины в возрасте от 16 до 60 лет, поскольку неравномерная нагрузка на ноги в сочетании с гормональными перестройками – это высокая вероятность появления патологии.
Причины
Острая посттромботическая болезнь нижних конечностей – это патология со своими особенностями, которая имеет конкретные причины появления. Основной причиной появления последствий считается венозный синдром со своими особенностями течения, неправильным или несвоевременным лечением, отсутствием рекомендованной реабилитации или наследственными проблемами.
Глубокие вены при тромбозе повреждаются больше всего, поэтому нужно контролировать физические нагрузки, не злоупотребляя ими, поскольку внутренние болевые ощущения в нижних конечностей.
Выделяются такие риски развития хронических венозных патологий:
- Подъем тяжестей, посещение бани и сауны может обернуться появлением отека венозной ткани.
- Длительное пребывание в неудобном или неподвижном положении, например, перелеты, сидячая работа, путешествия в поездах, могут вызвать дискомфорт в нижних конечностях.
- Беременность и наступление стадии менопаузы.
- Ожирение.
- Наследственная предрасположенность к венозным патологиям.
- Тромбофилия в анамнезе.
- Перенесенная гормональная терапия, которая включала в себя длительный прием гестагенов и эстерогенов.
Рекомендуется регулярно посещать доктора для диагностики венозной и сосудистой системы.
Симптомы
Посттромботическая болезнь имеет определенные симптомы, которые позволяют идентифицировать патологию и начать ее лечение:
- Ощущение тяжести и дискомфорта в икрах.
- Боль и ощущение распирания в икрах и стопах, а также в нижней части бедра, что создает механические неудобства при движениях.
- Временные или постоянные отеки, которые к концу дня становятся невыносимыми.
- Ноющая боль, которая не имеет точной локализации, либо же имеет блуждающий характер.
- В процессе варикозного изменения вен может возникать несущественная боль, имеющая нарастающий характер.
- Нагрузки динамического и статического характера могут привести к быстрому утомлению ног, появлению ощущения тяжести и дискомфорта.
Даже обычная длительная ходьба провоцирует болевые ощущения в икроножных мышцах, потому что вены не могут справиться с оказанными нагрузками, поэтому возникает эффект хромоты.
Есть и внешние признаки развития посттромбофлебитического синдрома: изменение оттенка кожи, он становится более темным и неестественным, после чего могут образовываться венозные язвы разных степеней тяжести. Больше всего изменений появляется в летнее время года, поскольку жаркая погода провоцирует дополнительные отеки и дискомфорт.
Дополнительно могут появляться еще такие нераспространенные патологические процессы:
- Жжение и покалывание из-за изменения структуры тканей кожи, что провоцирует внутренние воспалительные процессы.
- Судороги в икрах по ночам, то есть развивается ощущении беспокойных ног.
Во избежание осложнений при появлении таких патологий нужно использовать компрессионное белье, поднимать ноги выше уровня тела, отдых проводить в горизонтальном положении ног, чтобы нормализировать кровеносное давление.
Виды
Основной причиной появления посттромботической болезни считается появление хронической венозной недостаточности на основе перенесенного тромбоза или ряда иных подобных патологий. На данный момент посттромботическая болезнь представлена в следующих четырех видах в зависимости от признаков появления и способа развития:
- Отечно-болевая стадия.
- Варикозное проявление.
- Язвенная стадия.
- Смешанная форма.
Для классификации патологии используется шкала Villalta и VCSS и система CEAP, поскольку на основе клинической картины симптомов можно правильно выбрать способ лечения и предотвратить появление осложнений из-за неправильного лечения.
Стадии
Заболевание может изменяться в зависимости от патогенеза, поэтому можно выделить следующие стадии:
- Тяжесть и ощущение скованности в ногах.
- Отеки, которые могут держаться на протяжении длительного времени, нарушение оттенка кожи, сильное покраснение.
- Развитие язвенных процессов.
Тромбы на всех стадиях развития патологии деформируются, в их полости образовываются дыры, через которые и распространяется кровь по всей мышечной ткани, из-за чего нарушается нормальное функционирование кровотока.
В зависимости от стадии диагностики заболевания подбирается оптимальный метод лечения, поскольку так можно предотвратить осложнения и избежать появления острых воспалительных процессов.
Осложнения патологии
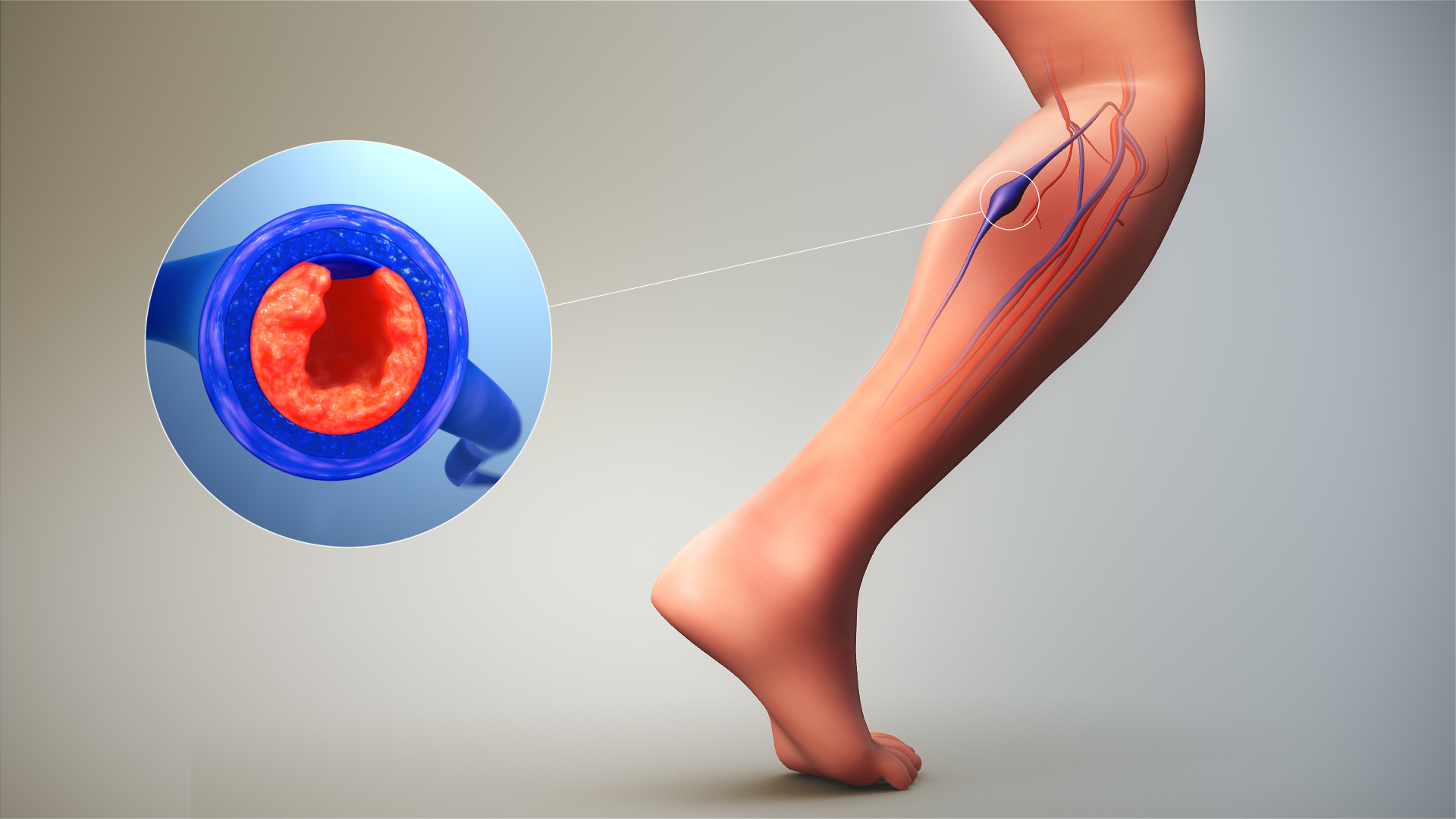
Сама по себе посттромботическая болезнь – это форма осложнения из-за венозного тромбоза, поэтому своих индивидуальных патологий не отмечается. Можно выделить нарушение работы венозной системы и развитие общей недостаточности, повышение вероятности рецидива тромбоза за счет их уже поврежденной структуры. Дополнительно отмечается появление регулярных кровотечений из-за поврежденных вен язвенными процессами.
Во избежание общих осложнений нужно предотвратить обострение заболеваний, поэтому требуется постоянное соблюдение медицинских рекомендаций для получения ремиссии.
Диагностика
Постановка диагноза возможна только на основе полного осмотра и обследования, изучения анамнеза, диагностических процедур, чтобы на глубоком уровне проверить вены и сосудистую сетку, избегая при этом неправильного лечения в последующем. Дополнительно рассматривается инструментальная диагностика для оценки текущего состояния вен.
Сбор анамнеза и полный осмотр

В процессе диагностики очень важно соблюдать анамнез, прописав при этом основные этапы тромбоза, поскольку в зависимости от этого формируется вероятность развития болезни. Посттромботическая болезнь считается хронической патологией, поэтому поставить такой диагноз доктора могут только в том случае, если болевые ощущения и отеки сохраняются на протяжении трех и более месяцев.
Отдельное внимание уделяется варикозному расширению вен, образованию паутинок и сеточек, поскольку на основе этого появляются отеки и воспалительные процессы, нарушается структура кожи, появляются язвы и иные деформации.
В процессе развития патологии отеки только усугубляются и становятся более выразительными, поэтому есть потребность в том, чтобы регулярно наблюдать за состояние венозной системы.
Инструментальная диагностика
Основным способом инструментальной диагностики считается многопрофильное УЗД ног для изучения внутренней структуры и особенностей пролегания вен для постановки верного диагноза. В рамках проведения такой диагностики есть следующие признаки, на которые доктор обращает внимание:
- Если вены закупорены, то свободная полость не окрашивается с помощью специальных реагентов.
- Если тромбы в не растворились полностью в итоге проведенной терапии, то будут отображены белые промежутки. Кровяные сгустки, которые не растворяются, могут образовать соединительную ткань, полноценную забившую тромб, что провоцирует всевозможные осложнения.
- Если тромб рассасывается, то стенки венозных систем становятся более толстыми, поэтому уменьшается просвет и создается особая механическая нагрузка.
- Обратный патологический кровоток по венам формирует неправильное функционирование всей системы.
- Наружные вены поддаются большой нагрузке за счет активного кровотока за счет того, что глубокие вены не могут нормально функционировать.
Дополнительно применяется МР-флебография и КТ-диагностика для возможности получить полноценную картину расположения вен, поскольку не всегда ультразвуковая диагностика позволяет определить состояние сосудов.
Лабораторная диагностика
Это отдельная категория исследований, которые направлены на проверку общего анализа крови и мочи, проведения биохимической проверки крови и составление коагулограммы. Если пациенту меньше 40 лет, то обязательно проводится исследование на определенные дефектов свертываемости крови.
Методики дифференциальной диагностики
Изучение общих результатов проведенных исследований – это дифференциальная диагностика, которая включает в себя следующие отличия, требующие особого внимания:
- Тромбоз острого и подострого типа, лимфостазы и разные формы течения варикоза могут быть основой развития синдрома.
- Болезни кожи и подкожно-жировой клетчатки провоцируют осложнение патологии.
- Ожоги разных степеней тяжести.
- Язвенные процессы в тромбах.
Если обнаружены основные патологии, то основное лечение должно быть направлено на них для полноценного устранения первопричины болезни и ее сопутствующих проявлений.
Лечение
Если на основе проведенной диагностики обнаружена посттромботическая болезнь, лечение проводится двумя способами при учете особенности течения патологического процесса: консервативной или хирургической методикой.
Методы консервативного лечения
Уменьшить образование синдрома можно при использовании медицинских лекарств и методики компрессии, поскольку так можно рассчитывать на улучшение ситуации.
Если используется эластичная компрессия в виде перевязок, когда появляются первые отеки, поэтому можно избежать быстрого осложнения заболеваний. Медициной подтверждено на практике, что если первый месяц после постановки диагноза использовать компрессионное белье, то можно исключить острую фазу заболевания. Качественное компрессионное белье сочетает в себе такие преимущества:
- Высокое давления в тканях, поэтому нормализуется общее состояние венозной системы.
- Уменьшается патологически неправильный кровоток по венам.
- Уменьшается венозный объем
- Улучшается дренаж лимфы, поэтому уменьшаются отеки, что формирует физическое облегчение для ног.
Вместо компрессионного белья можно использовать эластичные бинты, поскольку многослойный трикотажный бандаж позволяет получить идеальные условия для нормального функционирования венозной системы.
Но компрессионное лечение не всегда возможно, поэтому вместо него или же в комплексе используется фармакологическая терапия.
Фармакология при лечении посттромбофлебитического синдрома направлена на то, чтобы активизировать работу венозной системы, улучшить кровоток, восстановить биохимический состав крови для возможности получить правильный состав крови. Венотоники и флебопротекторы позволяют повысить эластичность стенок сосудов и вен, поэтому исключается образование дополнительных тромбов.
Местная фармакология также имеет право на существование, а именно это мази и гели наружного применения для того, чтобы снизить отеки и спровоцировать наружные воспалительные процессы. Дополнительно применяются антисептические средства для обработки язв с целью уменьшения воспалительного процесса.
Хирургическое лечение
Хирургическое лечение требуется для быстрого устранения трофических язв с целью предотвращения их повторного образования, когда нет возможности медикаментами и компрессионными материалами устранить любые дефекты.
Все разновидности хирургического вмешательства можно поделить на три категории:
- Шунтирующие операции применяются для устранения проблем в кровотоке за счет обработки окружающего участка, поскольку так можно предотвратить развитие воспалительных процессов.
- Восстановление проходимости глубоких вен для возможности нормализовать кровоток.
- Новые клапаны в венах требуются в том случае, если настоящая структура не может справиться с нагрузками, поэтому требуется использование искусственных материалов.
Но подобные оперативные вмешательства смогут дать нужный результат только после проведенной медикаментозной терапии, поскольку только так можно закрепить эффект и предотвратить рецидив.
Прогноз и профилактика

Посттромботическая болезнь формы имеет разные, поэтому лечение, прогноз после лечебного процесса и профилактика требует максимально правильного подхода, поскольку именно так формируется рецидив патологии.
Среди основных рекомендаций стоит выделить:
- Не рекомендуется перегревать тело.
- Не нужно длительное время оставаться без движений.
- Не рекомендуется поднимать большие тяжести, поскольку это чревато чрезмерной нагрузкой на вены.
Прогноз при лечении посттромбофлебитического заболевания весьма благоприятный в пределах возможного, поскольку полностью избавиться от патологии невозможно из-за специфики образования и течения.
Профилактика повторного появления патологии включает в себя следующие манипуляции:
- Отсутствие чрезмерных физических нагрузок.
- Ежедневные прогулки и ходьба в пределах 8-10 тысяч шагов позволяет укрепить стены вен.
- Обязательно нужно принимать все лекарственные препараты и использовать компрессионное белье для равномерного распределения нагрузки.
- Если имеются открытые или закрытые язвенные процессы, то их обязательно нужно обрабатывать антисептическими средствами, перевязывать и использовать мази, поскольку именно так снижается воспаление.
Правильный подход к диагностике и лечению посттромбофлебитического синдрома позволяет добиться рецидива, поскольку именно так снижается общая нагрузка на нижние конечности. Но при этом нужно учитывать определенные правила выбора последующей реабилитации, поскольку от этого зависит 50% успеха в проведенной терапии. Стойкий рецидив возможен, если учитывать все советы специалистов и особенности проведенной терапии.
Список литературы
- Robertson L., Evans C., Fowkes F. Epidemiology of chronic venous disease // Phlebology: The Journal of Venous Disease. — 2008. — № 3. — Р. 103–111.
- Beebe-Dimmer J., Pfeifer J., Engle J., Schottenfeld D. The Epidemiology of chronic venous insufficiency and varicose veins // Ann Epidemiol. — 2005. — № 3. — Р. 175–184.
- Rabe E., Puskas A., Scuderi A. et al. Epidemiology of chronic venous disorders in geographically diverse populations: results from the Vein Consult Program // Int. Angiol. — 2012. — № 2. — Р. 105–115.
- Zolotukhin I., Seliverstov E., Shevtsov Y. et al. Prevalence and risk factors for chronic venous disease in the general russian population // European Journal of Vascular and Endovascular Surgery. — 2017. — № 6. — Р. 752–758.
- Лишов Д. Е., Бойко Л. В., Золотухин И. А. и др. Ультразвуковое исследование вен нижних конечностей: рекомендации экспертов Ассоциации флебологов России // Флебология. — 2021. — № 4. — С. 318–340.

Оставьте ваш комментарий