Содержание
Себореей называется заболевание кожных покровов, которое связано с нарушением функций сальных желез. Эпидермис регулярно выделяет сало, состав которого меняется под действием данной патологии. Также может наблюдаться задержка его выделения из желез. Дополнительно пациенты жалуются на сильное шелушение кожи и гиперемию. Согласно проведенным исследованиям мужское население чаще страдает от данного заболевания. Также наиболее подвержены патологии дети и пациенты в возрасте от 40 лет.
Причины

Состояние имеет хронический характер. У пациента в области поражения наблюдается покраснение, чешуйки кожи бело-желтого оттенка в большом количестве и зуд. Патология может локализоваться на лице, в области головы, на туловище, включая спину и верхнюю зону груди. Впервые болезнь была упомянута еще в конце 19 века. Тогда она называлась себорейной экземой.
Стоит отметить, что болезнь обладает несколькими так называемыми пиками. Риск его появления особенно велик у новорожденных, в период полового созревания и при достижении возраста 40 лет и старше.
Точную причину возникновения заболевания установить не удалось. Существуют определенные факторы, повышающие риск развития патологии. У пациентов, как правило, обнаруживается целый комплекс причин себорейного дерматита. Среди них:
- Снижение иммунных функций организма. Подобное часто наблюдается при ВИЧ-инфекции;
- Психоэмоциональное перенапряжение, сильный стресс, депрессия;
- Генетическая предрасположенность;
- Гормональный дисбаланс;
- Активность одного из дрожжевых грибков;
- Проблемы с питанием, неправильный рацион;
- Нарушения, связанные с нейроэндокринной сферой;
- Прием некоторых медикаментов;
- Нехватка в организме цинка;
- Плохие условия проживания, загрязненная окружающая среда.
Необходимо отметить, что себорея является одним из распространенных осложнений для людей, зараженных ВИЧ-инфекцией. Встречается минимум в 40% случаев. Иногда выступает первым признаком наличия в организме иммунодефицита.
Симптомы
Заболевание подразделяется на несколько типов в зависимости от локализации. Себорея волос, кожи головы, лица, тела. Это влияет на проявление патологии. Дополнительно, сальные железы могут работать как чрезмерно, так и недостаточно. В результате выделяют сухую себорею и жирную.
Последняя наиболее часто встречается у подростков старше 14 лет и взрослых. Перхоть считается ранним признаком заболевания кожи головы. В дальнейшем состояние ухудшается. Эпидермис сильно шелушится, наблюдаются покраснения на поверхности. Затронутые участки на ощупь влажные, они сальные и лоснятся.
В дальнейшем несколько мелких локализаций объединяются в более крупные зоны. Площадь поражения разрастается. Патология может распространиться на кожу лба. Болезнь продолжает прогрессировать, начинают образовываться серозно-гнойные корки. Если их удалить, поверхность под ними становится влажной, мокнет. Себорея головы неизбежно отражается на состоянии волос. На ощупь они становятся лоснящимися, жирными. Иногда присутствует частичное облысение. Частички перхоти становятся крупнее, приобретают желтоватый оттенок.
Себорея на лице чаще наблюдается в Т-зоне, носогубном треугольнике, в зоне бровей. Высыпания внешне напоминают экзему, имеют кольцевидную форму. Пораженные зоны становятся плотнее, приобретают грязно-серый оттенок. Появляется жирный блеск. Поры расширяются, становятся хорошо заметными. Со временем в них появляются сальные пробки. В результате образуются угри, или черные точки. Если заболевание продолжит прогрессировать, на их месте появятся сальные кисты. При локализации себореи в области бровей, края век могут воспалиться.
Многие пациенты отмечают наличие легкого зуда. Патология имеет хроническое течение с периодическими рецидивами. Она может проявиться у новорожденного уже на первых неделях, после появления на свет. Себорея поражает, как правило, кожу головы, лба, складки кожи и область за ушами. Начинается все в области волос, затем переходит на остальные части тела. Пораженные зоны краснеют, покрываются белыми чешуйками. Может образоваться светлая корочка.
Стоит отметить, что в большинстве случаев высыпания у грудничков не сопровождаются зудом. Иногда развивается вторичная инфекция, что сказывается на поведении малыша. Ребенок становится беспокойным, часто плачет, мало спит, у него снижается аппетит.
Для новорожденных характерна особая форма себореи. Она называется болезнью Лейнера-Муссу. Это достаточно тяжелая патология, для которой характерны высыпания, появляющиеся сначала в области ягодиц. Затем они переходят в складки кожи, постепенно покрывая все тело. Высыпания отличаются красным оттенком. В некоторых областях они сливаются в более крупные участки. У ребенка отмечается жидкий стул, он постоянно срыгивает. Дополнительно диагностируется анемия. Малыш нужно срочно показать доктору.
Патогенез
Не существует единого мнения, связанного с патогенезом данного заболевания. Считается, что у новорожденных патология распространена из-за увеличения размера сальных желез и усилением их секреции. Это приводит к появлению чрезмерного количества кожного сала, что становится подходящей средой для размножения грибков.
Существует несколько факторов, определяющих развитие патологии:
- Наличие дрожжеподобных грибков малассезия. Они отличаются липофильностью. Это означает, что такие грибки нуждаются в жировой питательной среде. Поэтому они весьма распространены на верхних слоях эпидермиса;
- Грибы кандида. У грудничков они обнаруживаются в области, где присутствуют симптомы себореи. Дополнительно они могут быть в кишечнике;
- Нарушения, связанные с эндокринной и иммунной системами. В частности это ВИЧ-инфекция. Отмечалось, что себорея является одним из ранних его признаков. Подобные симптомы свидетельствуют, что иммунитет пациента постепенно угнетает;
- Заболевания, связанные с органами ЖКТ.
Дополнительно увеличить вероятность развития подобной формы дерматита могут психологические, эмоциональные перегрузки, наличие в анамнезе эпилепсии, ожирения. Угрозу представляют и другие патологии, вроде пареза лицевого нерва.
Классификация
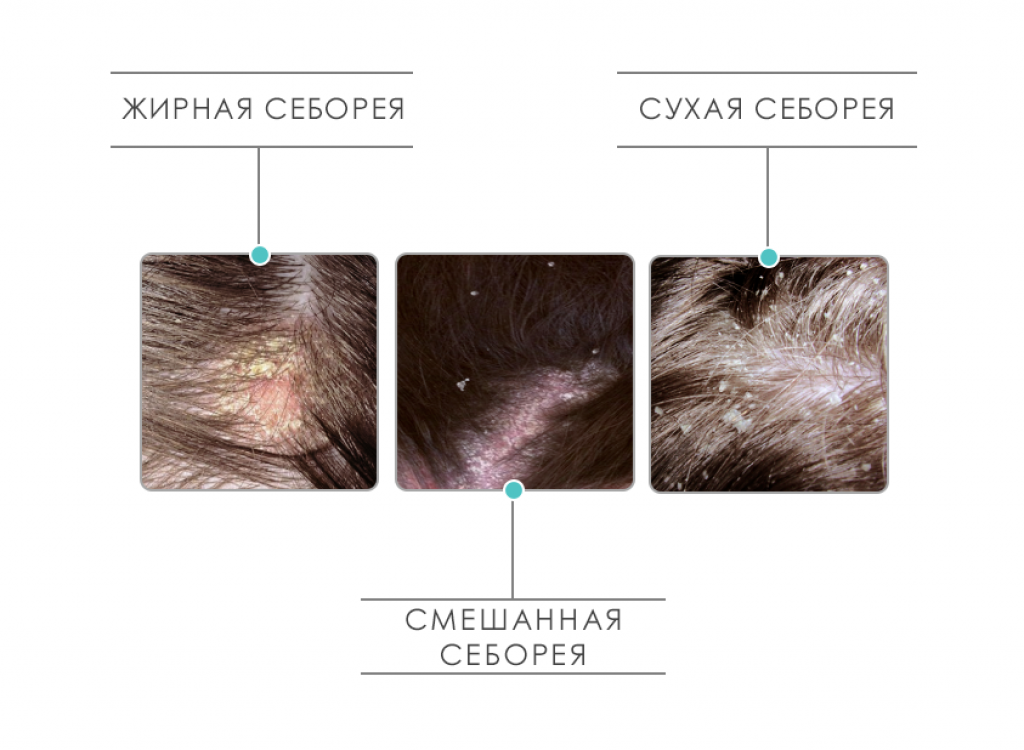
Себорея кожи имеет 2 формы:
- Врожденная. Диагностируется еще в раннем возрасте. Развивается из-за наследственной предрасположенности, в результате которой сальные железы начинают вырабатывать кожное сало в большом количестве;
- Приобретенная. Не связана с генетической предрасположенностью. Диагностируется у пациентов разного возраста.
В зависимости от локализации может быть дерматит на голове, лице, теле. Заболевание протекает в острой и хронической форме. В последнем случаев периодически происходят рецидивы.
Также можно выделить несколько клинических вариантов патологии:
- Краевой блефарит. Это тип дерматита, для которого характерным признаком является поражение век. Кожа приобретает желтовато-розовый оттенок. Появляются чешуйки белого цвета, внешне похожие на отруби. Пациенты отмечают наличие умеренного зуда, в глазах ощущается резь. Наблюдается небольшая отечность, усиливается слезотечение, появляется светобоязнь;
- Себорея наружного слухового прохода. Состояние по протеканию похоже на наружную форму отита. Наблюдается покраснение пораженной области, кожа шелушится и чешется. За ухом и под ним появляются трещины. Также присутствует отечность всей области;
- Пятнистая себорея. Является распространенной формой, отличающейся хроническим течением с периодическими рецидивами. Патология проявляется в области лба, бровей и на голове там, где есть волосяные фолликулы;
- Асбестовидный лихен. Состояние проявляется в виде наличия чешуек белого цвета, которые наслаиваются на кожу. Также образуются корки. Вместе они образуют на поверхности сплошной слой. При снятии корок под ними обнаруживается отечная кожа.
Диагностика
Для постановки подобного диагноза доктор проводит сбор анамнеза, внешний осмотр. Дополнительно может потребоваться ряд обследований. Это необходимо для того, чтобы точно диагностировать заболевание, и отличить его от атопического дерматита, псориаза и прочими схожими по проявлению патологиями.
Доктор может назначить гистологическое исследование. У пациента берут пораженный образец эпителия и изучают его под микроскопом. Это позволит определить возбудитель заболевания. Также назначаются следующие анализы и обследования:
- Биохимический анализ крови. Благодаря ему можно выявить наличие воспаления, насколько организм может сопротивляться инфекции, присутствие метаболических нарушений, уровень витаминов, минералов;
- Себометрия. Исследование заключается в точном определении количество кожного сала на поверхности эпидермиса. Для этого используется специальный прибор. Он называется себометр. Его прикладывают к коже на 30 секунд и получают результат;
- УЗИ щитовидки и брюшной полости.
Дополнительно у пациента могут взять алергопробы. Это позволит исключить атопический или аллергический дерматит. Иногда доктор назначает анализ мочи. Это требуется, чтобы оценить метаболические процессы организма, выявить возможные нарушения в функциях почек.
Осложнения
Если лечение подобрано неправильно или же было начато поздно, могут развиться определенные осложнения. Среди них:
- Облысение. Отмечалось, при усугублении ситуации с себореей начинают выпадать волосы. Наблюдается локальная алопеция;
- Стрептодермия. Возникает на фоне присоединения вторичной инфекции. Она может проникнуть в организм через трещины, ранки, царапины от расчесывания. На поверхности эпидермиса появляются гнойные корки, которые располагаются на слегка покрасневшем фоне. В некоторых областях они объединяются в крупные участки неправильной формы;
- Себорейная эритродермия. Развивается на фоне слияние нескольких очагов себорейного дерматита. Осложнение является достаточно распространенным. Несколько очагов с покраснениями сливаются в единый участок неправильной формы. У пациента может повыситься температура до 38 градусов;
- Себорейная экзема. Начинаются изменения кожных покровов, по виду схожие с экземой. Появляются трещины на эпидермисе;
- Десквамативная эритродермия Лейнера. Развивается у грудничков на фоне себореи, которая сопровождается диареей, задержками в наборе веса. Поражается полностью вся кожа новорожденного. Она становится ярко красного оттенка. Высыпания начинают шелушиться, чешуйки становятся более крупными, приобретают желто-серый цвет. На ощупь они жирные. Ребенок находится в тяжелом состоянии. Его аппетит снижается, появляется диарея, постоянное срыгивание. Может наблюдаться рвота.
Себорейный дерматит: лечение

Отмечалось, что заболевание отличается хроническим течением. Периодически случаются рецидивы. Поэтому терапия направлена не только на избавление от симптомов патологии, но и максимальном удлинении состояния ремиссии.
Заболевание связано с нарушением работы сальных желез. И лечение направлено на устранение факторов, которые положительно сказываются на их деятельности. Отдельное внимание уделяется рациону и состоянию органов ЖКТ. Пациенту необходимо соблюдать следующие рекомендации:
- Придерживаться правильного питания. Исключить сладкие, жирные, соленые блюда, продукты;
- Принимать ферментные средства, позволяющие облегчить процесс пищеварения;
- Регулярно проходить обследование у гастроэнтеролога. При выявлении проблем с ЖКТ необходимо сразу же их устранять.
Лечение себореи начинается с поиска причины, которая привела к развитию заболевания. Корректировка часто занимает длительное время. Необходимо на протяжении всей жизни придерживаться рекомендаций доктора, чтобы сократить вероятность появления рецидива. Нужно понимать, что, несмотря на успешность лечения в большинстве случаев, полного выздоровления ждать не следует. Пациент сможет рассчитывать только на продолжительную ремиссию.
Для лечения назначаются различные препараты, включая противовоспалительные, противогрибковые и антимикробные средства. Высокую эффективность доказали комбинированные лекарства, в составе которых присутствуют не только антибиотики, но и глюкокортикостероиды, фунгициды. Подобные препараты оказывают воздействие сразу по нескольким направлениям:
- Кортикостероиды позволяют избавиться от воспалительного процесса, оказывают противоаллергический эффект, снижают количество выделений, уменьшают зуд;
- Действие фунгицидов направлено на борьбу с грибком;
- Антибиотик помогает избавиться от вредоносных бактерий.
Любые препараты можно приниматься только после назначения врача. Он же выбирает длительность приема и дозировку. Важно, что кортикостероиды не подходят для нанесения на лицо на длительный период. Иначе это может вызвать другую форму дерматита.
Также для лечения себореи используются следующие препараты:
- Азелаиновая кислота. Она не только снимает воспаление, но и обладает противомикробным действием. Дополнительно позволяет нормализовать плотность кожи и ее эластичность;
- Пиритион цинка. Эффективность этого средства заключается в комбинированном сочетании противовоспалительного эффекта с противомикробным. Оно хорошо воздействует на грибки, провоцирующие развитие заболевания. Вещество часто встречается в специальных шампунях, действие которых направлено на борьбу с перхотью;
- Сульсена форте. Препарат представлен в виде пасты и шампуня. Последний подходит для регулярного использования. Пасту необходимо применять несколько раз в неделю в течение месяца. Она также подходит в профилактических целях.
Подходящие препараты назначаются в зависимости от тяжести протекания заболевания.
Чтобы избавиться от корок и наслоений из чешуек, необходимо использовать серно-салициловую мазь. Ее наносят на несколько часов, а затем используют специальный шампунь. Мазь отличается отшелушивающим эффектом. Она также оказывает антибактериальный и противовоспалительный эффект. Преимущество мазей в том, что их можно использовать под повязку.
Если у новорожденного образовались корки в области волосяного покрова, то для их удаления необходимо использовать раствор, в числе ингредиентов которого салициловая кислота и оливковое масло. Выпускаются также специальные шампуни для грудничков, позволяющие справиться с такой проблемой.
Если у пациента наблюдается легкая форма патологии, ему назначают препараты только для наружного лечения, среди которых могут быть средства, позволяющие восстановить роговой слой эпидермиса.
Заболевание может сопровождаться сопутствующими симптомами, в числе которых ощущение тяжести в животе, тошнота. В этом случае доктор прописывает больному ферменты, положительно сказывающиеся на пищеварении.
Отмечалось, что при себорее необходимо тщательно следить за питанием. Это актуально и для грудничков. Значением имеет, как именно питается ребенок. При искусственном кормлении нужно тщательно подбирать адаптированную молочную смесь. Если ребенок питается молоком матери, то последняя должна придерживаться сбалансированной диеты, где будет достаточно белков, жиров и витаминов.

В зависимости от течения заболевания в качестве лечения назначаются препараты разного механизма действия. Среди них:
- Различные кремы и мази для наружного применения. Они назначаются не только для лечения себореи, но и избавления от вторичной инфекции при ее наличии. В этом случаев препараты должны обладать антибактериальным эффектом;
- Противовоспалительные средства местного применения. С ними нужно делать примочки. Дополнительно могут назначить различные антисептики, вроде Фукорцина;
- Антигистаминные препараты для приема перорально. Они позволяют избавиться от зуда.
Выбор препаратов также зависит от места локализации патологии. Дополнительно при лечении пациент должен соблюдать определенные гигиенические правила. В частности, умываться следует утром и вечером, проводя удаление корок. Дополнительно проводится профилактика грибковой инфекции. Если корки трудно удаляются, на их поверхность наносят небольшое количество растительного масла на пар минут.
Дополнительно пациенту прописывают прием витаминов и микроэлементов. Также его могут отправить на физиопроцедуры. Это позволяет улучшить микроциркуляцию крови, обновлению кожи.
Прогноз
Отмечалось, что полностью избавиться от данного заболевания нельзя. Оно имеет хроническую форму. Однако, при правильном и своевременном лечение можно удлинить ремиссию. Поэтому при подходящей терапии и профилактических мерах прогноз вполне благоприятный. В качестве профилактике рекомендуется придерживаться следующих советов:
- Правильный, сбалансированный рацион, богатый витаминами;
- Тщательное соблюдение правил личной гигиены;
- Сокращение количества стресса в жизни, психоэмоционального перенапряжения;
- Регулярное обследование органов ЖКТ;
- Правильный выбор средств для кожи, волос.
Список литературы
- Красносельских Т. В., Михеев Г. Н. Себорейный дерматит: патогенез, особенности клинической картины // Журнал дерматовенерологии и косметологии, 2001.
- Самцов А. В. Акне и акнеформные дерматозы. — Москва, 2014.
- Родионов А. Н., Заславский Д. В., Сыдиков А. А. Экзематозные (спонгиотические) дерматозы. — Москва, 2018.
- Робин Грэхем-Браун, Джонни Бурк, Тим Канлифф. Практическая дерматология. — Москва, 2011.
- Скрипкин Ю. К. Кожные и венерические болезни. — Москва, 2001.
- Романенко И. М., Кулага В. В., Афонин С. Л. Лечение кожных и венерологических болезней. — Москва, 2006.
- Зверькова Ф. А. Болезни кожи детского раннего возраста. — Спб., 1994. — 236 с.
- Машкиллейсон Л. Н. Лечение и профилактика кожных болезней. М., 2006. — 263 с.

Оставьте ваш комментарий